Что такое атеросклеротический кардиосклероз - причины, симптомы и лечение. Атеросклеротический кардиосклероз ИБС: причина смерти, что это такое и симптомы.
Заключение «атеросклеротический кардиосклероз» недостойно квалифицированного врача лечебной специальности. Потому что такого диагноза не существует уже много лет, с тех пор, как российские кардиологи перешли на международную классификацию болезней и вынуждены были согласиться пользоваться только стандартными названиями заболеваний.
Термин годится для определения последствий ишемической болезни сердца (ИБС), для уточнения сути патологических изменений в миокарде.
Как образуется кардиосклероз
Мы хорошо знаем, что на месте любой ранки должен образоваться рубец. После травмы мы делаем перевязки, следим за восстановлением и сращением краев, боимся воспаления. Но на коже в месте повреждения уже не будет эластичных коллагеновых волокон. Образуется плотная рубцовая ткань. Это и есть склероз. Пластическая хирургия старается максимально уменьшить деформацию ткани после обширных ожогов, травм. А что происходит в сердце?
Рубец в мышце сердца может возникнуть разными путями.
- В результате перенесенного воспаления (миокардита). Это особенно характерно при тяжелых детских инфекциях (корь, скарлатина, коревая краснуха, дифтерия), у взрослых при хронических инфекционных заболеваниях, таких, как туберкулез, сифилис. Миокардит развивается на фоне ангины, хронического тонзиллита. В результате лечения воспалительный процесс ограничивается, постепенно исчезает. Но может закончиться образованием рубцов на отдельных участках. Мышечная ткань будет заменена соединительной, не способной к сокращению. Такой кардиосклероз называется миокардитическим.
- Острый инфаркт миокарда - одна из форм ишемической болезни сердца. Возникший участок некроза очень опасен возможным разрывом. Задача лечения: формирование достаточно плотного рубца. Постинфарктный кардиосклероз рассматривается как положительная динамика болезни.
- Участки кардиосклероза обязательно останутся после оперативных вмешательств на сердце, травматического повреждения при ранениях грудной клетки.
- Атеросклероз коронарных сосудов вызывает их сужение за счет развития холестериновых бляшек. Если, несмотря на раскрытие вспомогательных артерий, нарушается снабжение мышцы кислородом, то мышечные волокна постепенно замещаются рубцовой соединительной тканью. Возникают очаги атеросклеротического кардиосклероза. Это анатомические проявления последствий хронической ишемической болезни сердца. Они имеются почти у всех пожилых людей, поэтому термин закрепился на уровне диагноза.
1) нормальная мышечная ткань под микроскопом 2) участок кардиосклероза
Как ограничиваются функции сердечной мышцы
Развитие атеросклеротического процесса и ишемии отдельных сердечных зон вызывает неминуемые изменения функциональных способностей миокарда:
- Сокращение - по мере накопления неработающих очагов из строя выходит значительная часть мышечных волокон, не остается «трудоспособных» клеток для обеспечения сократительной функции. Значит, со временем миокард настолько «устает», что не обладает достаточной силой для проталкивания крови к периферии тела. Развиваются явления недостаточного кровообращения во внутренних органах.
- Возбуждение импульсов - сердце получает команду из мозга, а затем самостоятельно распределяет импульсы по внутренним проводящим путям. Участки атеросклеротического кардиосклероза не отвечают на возбуждение, способствуют нарушению ритма, возникновению локальных очагов повышенной возбудимости.
- Проведение нервного возбуждения - при перекрытии рубцами анатомических путей для проведения импульсов из предсердий к желудочкам возникают блокады разного вида (в зависимости от расположения рубца), изменение ритма.
Причины
Причины, вызвавшие атеросклеротические изменения в мышечной ткани, не отличаются от общих факторов развития атеросклероза.
Все, что выявлено, ученые разделили на 2 группы:
- те, которые зависят от людей;
- те, на которые повлиять пока невозможно.
В первую группу включены:
- гипертензия как симптом или болезнь - повышение давления в артериях приводит к интенсивному отложению липопротеидов низкой плотности, способствует формированию атеросклеротических бляшек;
- курение - воздействует непосредственно на сосуды и нарушает жировой обмен;
- лишний вес, склонность к употреблению жирных продуктов - изменяет жировой обмен, ведет к накоплению «вредного» холестерина;
- нежелание двигаться, лень помогают другим поражающим факторам;
- легкомысленное отношение к своему здоровью при простуде, гриппе, когда симптомы может вызвать цитомегаловирус, считающийся основным микроорганизмом избирательного действия на коронарные и мозговые сосуды;
- сахарный диабет, вызывающий нарушенный метаболизм жиров.
Возможно, запрещающие знаки будут более доходчивы, чем советы
Ко второй группе причин относятся:
- пожилой возраст - все патологические процессы с годами накапливаются, а иммунитет резко падает;
- пол - сохраняет значение до 45-50 лет, в это время у мужчин риск атеросклероза в четыре раза выше, чем у женщин. В 50 лет женский организм теряет защиту эстрогенов, наступает климактерический период и половых различий в заболеваемости не наблюдается;
- отягощенная наследственность - установлено, что данный признак действует у молодых людей. Такие заболевания, как гипертоническая болезнь, ИБС у близкой родни указывают на генетическую предрасположенность в семье.
Клинические проявления
Симптомы кардиосклероза атеросклеротического происхождения не проявляются на ранних стадиях развития процесса. К пожилому и старческому периодам жизни у человека достаточно выражен общий атеросклероз сосудов. Поэтому даже если он не переносил инфаркта миокарда, можно предполагать наличие в мышце сердца множества мелких рубчиков.
- Начальным признаком служит появление одышки при тяжелой физической нагрузке (работа в саду, гимнастические упражнения), затем она беспокоит при ходьбе даже в медленном темпе. Человек остро ощущает нарастание слабости и неспособности быстро выполнять какие-то действия.
- Ноющие боли в области сердца могут длиться несколько часов, возможны типичные приступы стенокардии. Боли отдают в левую руку, ключицу, лопатку.
- Головные боли, головокружение, шум в ушах указывают на одновременную нехватку кислорода в головном мозге.
- Нарушение ритма сердечных сокращений возможно в разных формах: экстрасистолия, тахикардия до 120 в минуту и выше, мерцательная аритмия.
- Отеки на стопах и голенях к вечеру возникают при несомненной недостаточности кровообращения.
Все симптомы развиваются постепенно, но без лечения неуклонно прогрессируют. «Уставшее» сердце может только приспосабливаться и умеренно гипертрофироваться, поскольку не хватает мышечной ткани.
Как узнают про кардиосклероз
Даже при хорошем самочувствии пациента атеросклеротический кардиосклероз можно выявить на ЭКГ-исследовании. Если врач функциональной диагностики видит на ЭКГ признаки нарушения ритма (единичные экстрасистолы), изменение проводимости (блокады ножек пучка Гиса, атриовентрикулярную блокаду), изменение зубцов в отдельных отведениях, которых раньше не наблюдалось, возникает необходимость дифференцировать причины кардиосклероза.
Об этом думает терапевт. Его задача - исключить другие причины патологии.
Для ЭКГ-исследований всегда важно оценить динамику картины. Вот почему часто спрашивают о предыдущей электрокардиограмме. Не во всех поликлиниках их хранят в амбулаторных картах, иногда отдают пациентам на руки. Это делается с целью преемственности со «Скорой помощью», поскольку при вызове «Скорой» на дом и снятии ЭКГ врач не может знать, появились изменения впервые или уже были зарегистрированы ранее. Это имеет значение в диагностике и назначениях.
ЭКГ-признаки первыми подтверждают кардиосклероз
Признаки недостаточности кровообращения можно подтвердить при УЗИ сердца и брюшной полости. На экране монитор покажет нарушенный поток крови, слабые сокращения мышцы, увеличенную печень.
Лабораторные анализы в обязательном порядке включают определение липопротеидов, свертываемости крови, глюкозы.
Лечение и профилактика
Лечение проявлений атеросклеротического кардиосклероза направлено на предотвращение распространения рубцовых изменений, захвата мышечной ткани сердца. С другой стороны, необходимы меры по восстановлению ритма, поддержке энергетического баланса миокарда, профилактике дальнейших изменений.
Физическая нагрузка
Пациенту рекомендуют пересмотреть свою физическую нагрузку. Не следует длительно заниматься тяжелым трудом. В ежедневной зарядке больше внимания уделять суставам, упражнениям лежа, можно совершать медленные прогулки. Не стоит делать упражнения с гантелями или другим отягощением. Плавать в бассейне рекомендуется в свое удовольствие.

Лучше заниматься в группе ЛФК
Для контроля за весом возможны еженедельные разгрузочные дни с кефиром, фруктами.
Придется прекратить курение и прием алкоголя (в том числе пива), в данном случае к этому следует отнестись как к потребности лечения, а не просто устранению вредных привычек.
В возрасте «за сорок» неплохо подумать об активной старости. Для этого необходимо внести изменения в привычное меню, отказаться от частого употребления жирных продуктов, жареных мясных блюд, селедки, острых приправ и соусов, сладостей и тортов, крепкого кофе и чая, газированных напитков.
Замените их чаем с мятой, мелиссой, зверобоем, отваром шиповника.
Необходимо больше внимания уделять блюдам из овощей, рыбы, куриного мяса, полюбить каши, творог, кефир, зеленый чай.
Не экономьте на фруктах: природные витамины усваиваются практически полностью, а искусственные из лекарств - очень незначительно.
Медикаментозная терапия
Для снижения уровня холестерина врач подберет один из препаратов группы статинов, блокаторов жирных кислот, никотиновую кислоту.
Действующие вещества улучшают процесс сокращения сердечной мышцы
Нарушение ритма и болевой синдром потребуют специальных средств:
- расширяющих коронарные сосуды;
- понижающих возбудимость патологических очагов;
- предоставляющих клеткам миокарда недостающие питательные вещества и энергию.
При появлении отеков показано ограничение потребления соли, применение мочегонных лекарств.
Не следует забывать о полезном действии ионов магния и калия, поэтому показаны препараты Панангин или Аспаркам.
К проявлениям атеросклеротического кардиосклероза нужно отнестись как к просьбе организма о подготовке к новым условиям жизни, сохранении накопленного опыта и активной старости.
Под атеросклеротическим кардиосклерозом понимают синдром, развитие которого обусловлено прогрессированием ишемической болезни сердца.
Если вовремя не начать лечение, у человека может развиться инфаркт миокарда. Данная патология диагностируется все чаще с каждым годом.
При этом сердечная мышца и эндокард недостаточно хорошо снабжаются кровью, что влечет формирование рубцовой соединительной ткани.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту !
- Здоровья Вам и Вашим близким!
Причины
Основная причина болезни становится ясна благодаря названию – она кроется в образовании атеросклеротических бляшек в сосудах. Их появление связано с повреждением ткани сосуда, после чего на этом участке скапливаются отложения жира и холестерин.
По мере прогрессирования недуга объемы бляшки увеличиваются, что еще сильнее сужает просвет сосуда. Это провоцирует нарушение тока крови, что создает сложности с поступлением кислорода и полезных веществ. Сам сосуд при этом меняет свою форму, становясь неровным.
Если наблюдается слишком сильное закупоривание бляшками, возникает угроза развития заболеваний сердца. Из-за систематической нехватки кислорода появляется ишемическая болезнь. Если вовремя не приступить к адекватному лечению, развивается атеросклеротический кардиосклероз.
В этом состоянии сердце не может нормально работать, страдают клетки мышечной ткани, а на поврежденных участках появляется соединительная ткань. В таком положении сердце теряет возможность правильно сокращаться.
Существует 2 основных вида диффузной формы недуга:
- крупноочаговый;
- мелкоочаговый – в данном случае участки поражения не превышают 2 мм.
Чтобы не допустить развития атеросклеротических бляшек, нужно исключить причины их появления. К наиболее распространенным факторам риска относят следующее:
- артериальная гипертензия;
- нарушения в режиме питания;
- наличие сахарного диабета – данная патология приводит к нарушениям углеводного обмена;
- курение – попадание никотина в организм провоцирует увеличение уровня плохого холестерина, что провоцирует спазмы сосудов и усиленное склеивание тромбоцитов, а это, в свою очередь, создает проблемы с кровотоком;
- появление лишнего веса;
- недостаточная двигательная активность – влечет замедление обменных процессов в организме;
- увеличение содержания холестерина в крови.
Наличие таких патологий, как сахарный диабет и ишемическая болезнь, создают повышенную угрозу развития кардиосклероза.
Если человек пребывает в группе риска, ему нужно крайне внимательно относиться к состоянию своего здоровья и следить за всеми проявлениями недуга
Симптомы
Почти не имеет своих собственных признаков, так как это нарушение маскируется под острые ишемические состояния.
Существует несколько групп патологических симптомов, которые могут говорить о следующих заболеваниях:
- коронарная недостаточность;
- проблемы с сократительной активностью сердца;
- проблемы с ритмом и проводимостью.
На раннем этапе развития болезни симптомы могут полностью отсутствовать. Однако по мере развития недуга появляются определенные проявления, которые подтверждают прогрессирование рубцово-склеротических изменений.
У пациента могут возникнуть такие симптомы:
- болевые ощущения за грудиной, которые чувствуются также в левой руке, эпигастрии и лопатке;
- высокая утомляемость;
- развитие повторных инфарктов;
- приступы сердечной астмы;
- одышка – сначала этот признак возникает после интенсивных физических нагрузок, а затем появляется при обыкновенной ходьбе;
- развитие отека легких.
Если перечисленные симптомы сопровождаются , могут появиться застойные процессы в легких. Также нередко возникают периферические отеки и гепатомегалия. В сложных случаях кардиосклероз сопровождается развитием плеврита и асцита.
Диагностика
Прежде всего, специалист должен проанализировать историю болезни пациента. Для врача важно наличие аритмии, ишемической болезни, атеросклероза.
Также следует обратить внимание на клиническую картину, поэтому пациент должен в деталях описать все симптомы заболевания. После этого назначают исследования, которые помогают поставить точный диагноз.
К ним относят следующее:
Связь ИБС и атеросклеротического кардиосклероза
Довольно часто врачи ставят пожилым людям диагноз ИБС и атеросклеротический кардиосклероз. Какова же взаимосвязь между этими заболеваниями? Для начала нужно разобраться, что подразумевают под данными терминами.
В медицинской литературе и атеросклеротический кардиосклероз, и ишемическая болезнь имеют примерно одинаковые определения. Под этими понятиями понимают заболевание сердца, которое является следствием кислородного голодания.
Несмотря на то, что на первый взгляд эти термины выглядят одинаково, ишемическая болезнь считается более общим понятием, тогда как атеросклеротический кардиосклероз является одним из симптомов ишемии.
Дефицит кислорода в сердце может быть внезапным и коротким, постепенно прогрессирующим и хроническим. При остром голодании возникает приступ стенокардии.
Если же он длится слишком долго, возникает риск появления инфаркта миокарда. При хронической форме ишемии человек чувствует себя нормально – симптомы этого состояния отсутствуют.
При постоянной кислородной недостаточности сердечной мышцы часть волокон понемногу превращается в соединительную ткань. Это плотная структура, которая не имеет возможности сокращаться. Именно поэтому возникают проблемы с передачей импульса по миокарду.
Перечисленные нарушения можно зафиксировать с помощью электрокардиограммы. Именно они и представляют собой кардиосклероз. Атеросклеротическим его называют потому, что причина кислородного голодания кроется в образовании холестериновых бляшек в сосудах.
Чем сильнее они перекрывают просвет, тем меньшее количество крови попадает в сердце. В результате этих процессов оно начинает испытывать нехватку кислорода и питательных веществ.

Первые симптомы заболевания должны стать поводом для визита к опытному специалисту
Лечение
Лечение ИБС и атеросклеротического кардиосклероза можно проводить исключительно под наблюдением опытного специалиста. Самолечение в такой ситуации категорически запрещено. Терапия должна быть направлена на решение таких задач:
- смягчение и устранение коронарной недостаточности – для этого используют антикоагулянты и сосудосуживающие препараты;
- устранение недостаточности сердца;
- борьба с нарушением проводимости и аритмией.
Для нормализации коронарного кровообращения специалист может назначить нитроглицерин – это средство рекомендуется принимать во время приступа. Затем на протяжении месяца необходимо в небольших дозах использовать аспирин.
Также специалист может выписать лекарственные средства для лечения аритмии. Для устранения мерцательной формы недуга могут быть назначены такие препараты, как хинидин или новокаинамид. Лечение нарушения ритма позволяет добиться хороших результатов, однако в большинстве случаев они носят временный характер.
При обнаружении блокады сердечной проходимости, человека нужно лечить в условиях стационара. Терапия подбирается в зависимости от стадии заболевания. Если у пациента наблюдается блокада 3 степени, может использоваться электростимуляция желудочков.
При выявлении аневризмы сердца возникает необходимость в проведении оперативного вмешательства. Если образование имеет мешотчатый характер, выполняется его иссечение. При плоской аневризме подшивают упругую ткань, которую вырезают из диафрагмы.
Профилактика
Поскольку основная причина заболевания кроется в появлении атеросклеротических бляшек, эффективная профилактика должна быть направлена на предупреждение их возникновения.
Для этого специалисты советуют придерживаться правильного образа жизни, который включает следующие составляющие:
- умеренная физическая активность;
- рациональное и сбалансированное питание;
- исключение вредных привычек.
Заключается в лечении существующих патологий, которые провоцируют появление кардиосклероза. Для этой цели необходимо вовремя обращаться к лечащему врачу и проводить детальное обследование организма. Это позволит предотвратить появление кардиосклероза или остановить его развитие.
Атеросклеротический кардиосклероз является одним из признаков ишемической болезни. Развитие этого заболевания связано с формированием холестериновых бляшек на стенках сосудов.
Если вовремя не приступить к лечению этой болезни, она может спровоцировать крайне негативные последствия для здоровья.
Системы занимают первое место по частоте встречаемости во всем мире. На одном из первых мест стоит ишемическая болезнь сердца и ее осложнения.
Что такое ИБС?
Под ишемической болезнью сердца понимают состояние, развивающееся в результате снижения кровотока по основной системе сосудов сердца - коронарным артериям. В результате этого миокард сердца недополучает кислород и испытывает кислородное голодание. По этой причине сердце не может правильно выполнять свою функцию, так как работает на пределе собственных возможностей. Из-за этого происходит утолщение стенок сердца и его увеличение в размерах. В какой-то момент, в условиях недостатка крови и кислорода, появляется чрезмерное напряжение мышц, и в результате этого развивается либо разрыв миокарда, либо повреждение сосуда с развитием кровоизлияния (инфаркт миокарда). Чаще всего, данное состояние фиксируется на фоне атеросклеротического поражения коронарных сосудов, но причин к его появлению может быть много. Стоит разобраться, почему же развивается наиболее важное и частое состояние при ИБС - атеросклеротический кардиосклероз.
Что же это за заболевание - кардиосклероз?
Обычно под кардиосклерозом понимают необратимый процесс, проходящий в толще сердечной мышцы. При нем наличествует замещение нормальных кардиомиоцитов соединительной тканью, что существенно ухудшает работу сердца.
Выделяют две основные формы, на которые делится кардиосклероз - атеросклеротический и постинфарктный.
Как понятно из названия, постинфарктный кардиосклероз развивается на месте бывшего некроза кардиомиоцитов - инфаркта. При нем замещение поврежденных тканей является физиологическим процессом, попыткой организма восстановить пораженный орган. В его активации лежат сложные механизмы взаимодействия между собой клеток миокарда, соединительной ткани и клеток иммунной системы.
При атеросклеротическом кардиосклерозе процесс обычно патологический и протекает несколько иначе, чем постинфарктный склероз. В основе лежат сложные реакции накопления и расходования жировых молекул.
Упоминается данное заболевание и в международной классификации болезней. Если имеется атеросклеротический кардиосклероз - код МКБ, который выставляется в диагнозе - I24. Кстати. Данный диагноз выставляется всем без исключения пациентам старше 55 лет. Что же для него характерно?
Атеросклероз как основа сердечных болезней
Как же развивается атеросклеротический кардиосклероз? Причины появления данной патологии - метаболические нарушения, связанные в первую очередь с метаболизмом жиров.

Все начинается с нарушения баланса липопротеинов в организме. Важную роль играют липопротеины низкой плотности (признаны наиболее атерогенными - способными к образованию атеросклеротических бляшек). Другим, не менее важным фактором, является местное поражение эндотелия сосудов. В норме, эндотелий покрыт специальными веществами, препятствующими оседанию на них липопротеинов и тромбов. Так как он поражается, создаются условия для накопления липопротеинов на месте нарушения. В результате этого на месте сосудистого дефекта развивается атеросклеротическая бляшка. По мере ее роста происходит постепенное сужение коронарного сосуда, что и создает условия для кислородного голодания. В результате практически тотального уменьшения просвета сосуда кровь перестает проходить к миокарду, и развивается его инфаркт.
Атеросклеротическое изменение стенок сердца
Данная форма ИБС - атеросклеротический кардиосклероз, - является основной причиной развития сердечной недостаточности. В результате нарушения снабжения миокарда кислородом и развития склероза коронарных сосудов процесс переходит на мышцы сердца. Из-за этого он становится тотальным и захватывает всю толщу органа. Диагноз атеросклеротического кардиосклероза правомочен в постановке всем лицам старше 55-60 лет. Обязательно наличие увеличенного количества липопротеинов. Крайне малый процент людей может избежать развития данного заболевания, из-за чего следует знать об особенностях данной патологии.
Она развивается в течение длительного периода времени. Нарушения нарастают постепенно, из-за чего установить диагноз атеросклеротического поражения без проведения соответствующих исследований невозможно. Каковы же проявления данного заболевания и как они проявляют себя у разных людей?
Клиника заболевания
Какие-либо клинические признаки не проявляют себя до тех пор, пока в процесс не будет вовлечен весь миокард, а также и другие Особенно важно и сужение просвета коронарных сосудов. Клиника не появляется до тех пор, пока диаметр сердечных артерий не будет уменьшен минимум на 70 процентов и не разовьется атеросклеротический кардиосклероз сердца.
Начальными проявлениями заболевания являются одышка, периодические подъемы артериального давления.
Одышка проявляет себя постепенно. Вначале ее развитие характерно для чрезмерных физических нагрузок, но со временем ее появление может быть и в покое.
Что касается сердечных болей, то они носят ноющий характер и появляются обычно при перегрузке сердца. Нельзя сказать, что они имеют стенокардический характер (сжимающая боль, отдающая в руки или спину). При прогрессировании боли становятся постоянными и плохо реагируют на прием вазодилататоров.
Если к вам приходит такой пациент, и наблюдаются описанные выше клиника и история болезни, атеросклеротический кардиосклероз - это то, о чем должен подумать грамотный специалист
Диагностика заболевания
Для вынесения вердикта и ответа на вопрос о том, что же случилось с человеком и почему он предъявляет такие жалобы, необходимо провести дообследование пациента. Диагноз "атеросклеротический кардиосклероз" можно выявить при наличии всех указанных симптомов и факторов риска. Дополнительными составляющими последних, оказывающими воздействие на развитие процесса, являются возраст пациентов старше 55 лет, мужской пол, малоподвижный образ жизни, нерациональное питание.
Для уточнения диагноза следует провести еще некоторые дополнительные исследования. Среди них на первое место выходят биохимический анализ крови на холестерин, электрокардиограмма и коронарография.
Изменения на кардиограмме, характерные для атеросклероза сердца - снижение вольтажа зубцов (уменьшение их нормального размера) при вполне нормальных по ширине и характеру зубцах.
Коронарография позволяет выявить сужение просвета коронарных сосудов и предположить недостаток кислорода в миокарде.
Лечение
Учитывая сложность патогенеза заболевания, следует уяснить, что и терапия должна быть комплексным. Сбалансированность немедикаментозных мероприятий, а также лекарственного и хирургического вмешательств позволяют достигнуть значительных успехов в лечении ишемической болезни сердца.
В первую очередь, следует пропагандировать здоровый образ жизни. Как известно, нарушение правильного питания и является основной причиной поражения сердечных сосудов и сердца. Кроме того, грамотные физические нагрузки позволяют правильно подготовить сердце к последующему перенапряжению в работе.
Соблюдение данных простых правил (рациональное питание и физкультура) дают возможность отсрочить развитие ишемической болезни на некоторое время. Использование медикаментозных средств позволит устранить причину заболевания и восстановить нормальный метаболизм.
Главное, на что следует обратить внимание, если требуется вылечить атеросклеротический кардиосклероз - патогенез заболевания. Воздействуя на его основные звенья, можно добиться значительных успехов в лечении недуга.
Медикаментозная терапия
Лечение атеросклеротического кардиосклероза медикаментами следует начинать только в случае достоверного и подтвержденного наличия сердечной недостаточности и поражения сосудов. Для этого используются такие группы средств, как гипотензивные препараты, средства для борьбы с сердечной недостаточностью, статины, фибраты и метаболиты.
Гипотензивная терапия включает в себя использование ингибиторов ангиотензинпревращающего фермента (“Эналаприл”, “Каптоприл”), диуретиков (“Индап”, “Фуросемид”). Диуретики используются также при наличии сердечной недостаточности и являются одними из тех препаратов, что назначаются в первую очередь.
Кроме того, при учащении сердечных сокращений и нарушениях его работы лучше всего применять сердечные гликозиды (“Дигоксин”, ”Строфантин”).
Использование статинов и фибратов
Статины являются основными препаратами в лечении атеросклероза. Суть их действия заключается в снижении уровня атерогенных липопротеинов в плазме крови, их расщепления и выведения, а также в насыщении крови антиатерогенными липопротеинами (ЛПВП - протеины высокой плотности). Повышая их концентрацию, улучшаются защитные свойства эндотелия сосудов, происходит его укрепление, что препятствует развитию новых бляшек.
Фибраты обладают схожим действием, однако использовать их вместе со статинами строго запрещено в силу развития побочных эффектов.
Для лечения применяются такие препараты, как “Ловастатин”, ”Симвастатин”, ”Розувастатин”. Из фибратов широкое применение нашли “Клофибрат”, “Безафибрат”, “Гемфиброзил”.
Данные препараты следует использовать только по назначению врача и при обязательном мониторинге состояния здоровья, так как не все пациенты хорошо переносят данные лекарственные средства.
Хирургическое лечение
При неэффективности немедикаментозных методов и назначенной лекарственной терапии прибегают к использованию хирургического вмешательства. Спектр операций, проводимый при данной патологии, небольшой, и все они направлены в основном на расширение суженных коронарных сосудов и восстановление кровотока. Наибольшее распространение получили шунтирование, стентирование и баллонная ангиопластика.
Шунтирование обычно проводится на открытом сердце и является довольно сложной и опасной операцией.
Стентирование заключается во введении в полость сосуда металлической конструкции, цель которой - механическое расширение суженных сосудов.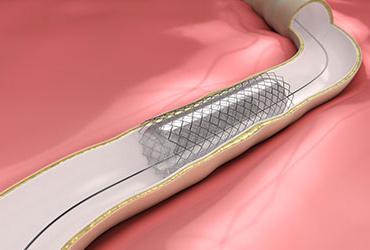
Баллонная ангиопластика формально является начальным этапом стентирования, но иногда может применяться и самостоятельно. Она проводится под контролем рентгена. В сосуд помещают катетер с баллонном. При достижении места сужения баллон раздувается, тем самым сплющивая бляшку и расширяя сосуд.
Физиотерапия
В лечении сердечно-сосудистых заболеваний физиотерапевтические методы особого применения не нашли, однако для облегчения состояния пациентов и некоторой приостановки патологического процесса они могут использоваться.
Обычно применяется локальный электрофорез на область сердца с использованием препаратов. Чаще всего при помощи тока непосредственно в сердце доставляют статины. При этом удается создать локальную концентрацию вещества, которое будет действовать непосредственно на сердце и с током крови разноситься по всем сосудам.
Не помешает пациентам и санаторно-курортное лечение в горах. Именно там значительно улучшается транспортная функция крови, насыщение миокарда и других органов обогащенной кислородом кровью.
Лечебная физкультура помогает нормализовать артериальное давление, частично снизить, за счет физических упражнений, уровень холестерина и углеводов и привести себя и свое тело в тонус.
Атеросклеротический кардиосклероз - осложнения
Как и все заболевания, ишемическая болезнь сердца имеет свои негативные исходы, или осложнения.
В первую очередь, нарушение работы сердца в результате его поражения атеросклерозом сказываются на образе жизни пациента. Может развиваться сильная одышка при совершении какой-либо работы.
Нередко, если развивается атеросклеротический кардиосклероз, осложнения могут проявиться в виде нарушения сердечных сокращений и появлении срывов ритма. Обычно имеют место и предсердий, развитие блокад, синдрома слабости синусового узла. В редких случаях наблюдается асистолия и внезапная сердечная смерть.
Если у человека имеется атеросклеротический кардиосклероз, осложнения часто развиваются и вне сердца. Возможно нарушение чувствительности на конечностях, особенно на кистях и стопах, похолодание данных участков тела, развитие атрофии. Также могут страдать и сосуды мозга, глаз, других систем органов.
Со временем поражение сосудов распространяется по всему организму. В данном случае, лечение не имеет особой эффективности и действует сугубо симптоматически. При запущенном процессе единственный исход, на который может рассчитывать человек, у которого имеет место атеросклеротический кардиосклероз - смерть.
Профилактика развития атеросклероза
Как известно, любой недуг проще предупредить, чем лечить. Заболевания сердца также подходят под данную формулировку. Именно поэтому следует знать об основных мероприятиях и методах, позволяющих предупредить атеросклеротический кардиосклероз. Осложнения в таком случае, если делать все правильно, могут никогда себя не проявить.
В первую очередь следует уделить внимание режиму дня и пищевому рациону. Не следует питаться после шести вечера, а если уже совсем невмоготу, то лучше выпить стакан нежирного молока или кефира.
Обязательно нужно уделить время и физкультуре. никогда не окажется лишней. Для нее прекрасно подойдут быстрая ходьба, плавание.
Не стоит пренебрегать и профилактическими осмотрами. Обычно во время них и выявляется та или иная проблема, и поэтому лучше уделить изучению состояния своего здоровья пару-тройку дней, чем потом лечить себя всю оставшуюся жизнь.
При наличии первых симптомов заболевания лучше всего сразу же обратиться за консультацией к врачу с целью определения дальнейшего плана действий.
Болезнь атеросклеротический кардиосклероз является серьезным нарушением, которое связано с изменением мышечных тканей миокарда. Заболевание характеризуется образованием холестериновых бляшек на стенках вен и артерий, которые увеличиваются в размерах и в тяжелых случаях начинают мешать нормальному кровообращению в органах. Часто причиной кардиосклероза атеросклеротического становятся другие болезни сердечно-сосудистой системы.
Что такое атеросклеротический кардиосклероз
Медицинское понятие «кардиосклероз» обозначает тяжелое заболевание сердечной мышцы, связанное с процессом диффузного или очагового разрастания соединительной ткани в мышечных волокнах миокарда. Различают разновидности болезни по месту образования нарушений – аортокардиосклероз и коронарокардиосклероз. Для болезни характерно медленное распространение при длительном течении.
Атеросклероз коронарных артерий, или стенозирующий коронаросклероз, вызывает серьезные метаболические изменения в миокарде и ишемию. Со временем мышечные волокна атрофируются и гибнут, обостряется ишемическая болезнь сердца из-за снижения возбуждения импульсов и нарушения ритма. Кардиосклероз чаще поражает мужчин пожилого или среднего возраста.
Код по МКБ-10
По десятой Международной классификации болезней (МКБ 10), которая помогает обозначить диагноз в истории болезни и выбрать лечение, не существует точного кода для кардиосклероза атеросклеротического. Доктора используют кодировку I 25.1, означающую атеросклеротическую болезнь сердца. В некоторых случаях применяется обозначение 125.5 – ишемическая кардиомиопатия или I20-I25 – ишемическая болезнь сердца.
Симптомы
На протяжении продолжительного времени кардиосклероз атеросклеротический может не выявляться. Симптомы в виде неприятных ощущений часто принимаются за простое недомогание. Если признаки кардиосклероза начинают беспокоить регулярно, стоит обратиться к врачу. Поводом для обращения служат следующие симптомы:
- слабость, снижение работоспособности;
- одышка, появляющаяся во время отдыха;
- болезненные ощущения в эпигастрии;
- кашель без признаков простуды, сопровождаемый отеком легких;
- аритмия, тахикардия;
- острый болевой синдром в области грудины, отдающий в левое предплечье, руку или лопатку;
- повышенная тревожность.
Редким признаком кардиосклероза атеросклеротического является незначительное увеличение печени. Клиническую картину болезни сложно определить, руководствуясь только ощущениями больного, они схожи с симптомами других болезней. Разница заключается в том, что со временем развивается прогрессирование приступов, они начинают проявляться чаще, носить регулярный характер. У пациентов с атеросклеротическими бляшками в постинфарктном состоянии, велика вероятность повторного осложнения.
Причины атеросклеротического кардиосклероза
Главной причиной кардиосклероза атеросклеротического является появление рубцов, нарушение полноценного притока крови к сердцу. Атеросклеротические, или жировые бляшки увеличиваются в размерах, перекрывают участки сосудов и представляют серьезную угрозу для пациента. За счет недостаточного получения питательных веществ, повышения липидов в крови, разрастания патологической соединительной ткани, размеры сердца увеличиваются, человек начинает чувствовать нарастающие симптомы заболевания.
На это изменение влияют внутренние факторы, вызванные другими заболеваниями в организме, и внешние, обусловленные неправильным образом жизни человека. К списку возможных причин относятся:
- вредные привычки – курение, употребление алкоголя, наркотиков;
- неправильный распорядок дня;
- разные заболевания сердечно-сосудистой системы;
- повышенные физические нагрузки;
- употребление жирной пищи, содержащей холестерин;
- малоподвижный образ жизни;
- лишний вес;
- гиперхолестеринемия;
- артериальная гипертония;
- наследственные факторы.
Отмечено, что у женщин до наступления климакса кардиосклероз атеросклеротический возникает реже, чем у мужчин. После достижения возраста 50-55 лет, шансы услышать от врача диагноз «кардиосклероз атеросклеротический» уравниваются. Люди с сердечными патологиями относятся к группе с повышенным риском. Эти заболевания называют как причиной, так и следствием кардиосклероза. При появлении бляшек в сосудах, вызывающих кислородное голодание, увеличивается вероятность осложнений, которые могут привести к гибели больного.

Диагностика
Для того, чтобы поставить диагноз, врач руководствуется данными анамнеза – наличием или отсутствием перенесенных сердечных заболеваний и жалобами пациента. Анализы, которые назначаются для уточнения клинической картины, включают:
- биохимический анализ крови – нужен, чтобы выявить уровень холестерина и СОЭ;
- анализ мочи – определяет уровень лейкоцитов;
- велоэргометрия позволяет уточнить стадию нарушения миокарда;
- ЭКГ помогает установить патологию внутрисердечной проводимости и ритма, наличие коронарной недостаточности, гипертрофии левого желудочка.
В качестве дополнительного обследования при кардиосклерозе атеросклеротическом назначается суточный мониторинг с помощью эхокардиографии, коронарографии, ритмографии. На усмотрение врача проводится МРТ сердца и сосудов, рентгенография грудной клетки, ультразвуковое исследование плевральной и брюшной полостей. Полноценная диагностика способствует быстрому выбору правильного лечения.
Лечение
Методы терапии кардиосклероза атеросклеротического направлены на восстановление коронарного кровообращения, устранение холестериновых бляшек в артериях и сосудах, а также на лечение отдельных болезней – атриовентрикулярной блокады, аритмии, сердечной недостаточности, ИБС, стенокардии. С этой целью врач прописывает лекарственные средства:
- ацетилсалициловую кислоту;
- диуретики;
- статины;
- антиаритмические препараты;
- периферические вазодилататоры;
- седативные лекарства;
- нитраты.
Для людей, имеющих избыточный вес, обязателен подбор специальной диеты с замещением жирных продуктов, изменение распорядка дня, избавление от физических нагрузок на время лечения. При образовании аневризматического дефекта сердца показаны хирургические действия по удалению аневризмы. Внедрение кардиостимулятора поможет решить проблему с нарушением ритма.
Прогноз и профилактика
При составлении дальнейшего прогноза врач руководствуется клиническими данными диагностического исследования. В большинстве случаев, если пациент успешно прошел лечение и соблюдает рекомендации, то он может вернуться к нормальной жизни. Однако среди людей, пренебрегающих советами доктора процент смертности велик. После прохождения курса терапии больной должен в течение длительного срока наблюдаться у специалиста, сообщать о любом недомогании.
Профилактику кардиосклероза атеросклеротического рекомендуется начинать с молодого возраста, если существует генетическая предрасположенность к заболеванию. Полноценное питание, своевременное лечение простуды, правильный режим дня, отказ от вредных привычек не позволят образоваться атеросклеротическим изменениям в сосудах сердца. Людям со склонностью к сердечным болезням показано заниматься физическими упражнениями, которые повышают выносливость.
Видео: кардиосклероз атеросклеротический
Заболевание атеросклеротический кардиосклероз – это процесс, при котором наблюдается развитие соединительной рубцовой ткани в миокарде (возникает в результате поражений коронарных артерий атеросклерозом). Недуг проявляется прогрессирующей ишемической болезнью сердца (ИБС), например, это могут быть:
- резкие приступы стенокардии;
- нарушение проводимости и ритмов сердца;
- сердечная недостаточность.
Диагностика атеросклеротического кардиосклероза может предусматривать комплекс исследований (инструментальных и лабораторных): электрокардиограмму, исследования липопротеидов, холестерина, фармакологические пробы, эхокардиограмму, велоэргометрию.
Не леченный атеросклеротический тип склероза сердца – частая причина смерти пациента.
Избавление от заболевания всегда будет консервативным. Оно направлено на:
- качественное улучшение коронарного обращения крови;
- нормализацию проводимости и ритма;
- купирование болезненных ощущений;
- снижение уровня холестерина крови.
При условии качественного лечения заболевания прогноз будет положительным.
Типы атеросклероза и его причина
Учитывая этиологию, медицина различает следующие типы заболевания:
- миокардитический (в результате ревматизма и миокардита);
- атеросклеротический;
- постинфарктный;
- первичный (при врожденных фиброэластозах и коллагенозах).
В кардиологии постинфарктный и атеросклеротический кардиосклероз принято рассматривать как проявление ИБС, вызванной прогрессированием атеросклероза в венечных сосудах.
Проявление недуга атеросклеротический кардиосклероз характерно для мужчин среднего и старшего возраста, страдающих ИБС. Болезнь может становиться причиной смерти.
Рассматривая предпосылки развития патологии, следует указать атеросклеротическое поражение коронарных сосудов. Главным фактором развития заболевания служит сбой в холестериновом обмене на фоне чрезмерного отложения жиров во внутреннюю оболочку сосудов, что чревато наступлением смерти.
То, насколько быстро начнутся проявления болезни, будет влиять предрасположенность к вазоконстрикции, артериальная гипертензия и чрезмерное потребление холестериновых продуктов питания.
Проблемы с коронарными сосудами провоцируют сужение просвета венечных артерий, нарушение кровотока миокарда с замещением мышечных тканей рубцовой и соединительной.
Клиническая картина
Стенозирующий атеросклероз сопровожден ИБС и сбоями метаболизма в миокарде. В результате этого наблюдается:
- медленная и постепенная дистрофия;
- атрофия и гибель мышц;
- формирование на месте «смерти» волокон участков некроза и микроскопических рубцов.
Гибель рецепторов вызывает снижение степени восприимчивости тканей миокарда к кислороду и провоцирует последующее прогрессирование ИБС.
Кардиосклероз распространяется диффузно и протекает длительно. При его прогрессировании может возникать компенсаторная гипертрофия, дилатация левого желудочка сердца и нарастают симптомы сердечной недостаточности, приводящие к смерти.
Учитывая патогенетические механизмы, медицина выделяет атеросклеротический кардиосклероз:
- ишемический. Возникает в результате продолжительной недостаточности кровообращения. Он прогрессирует достаточно медленно и при этом поражает сердечную мышцу (при ИБС);
- постинфарктный. Формируется на участке бывшего некроза;
- смешанный (переходной) атеросклеротический кардиосклероз может сочетать в себе оба указанных выше механизма. Для него характерно медленное диффузное развитие фиброза с фоновым образованием некротических очагов в результате повторных инфарктов миокарда.
Симптоматика
Склероз сердца атеросклеротической природы может давать о себе знать сразу тремя группами симптомов, которые говорят о вероятных нарушениях работы сердечной мышцы, нарушении проводимости, ритмики и коронарной недостаточности.
Клинические симптомы недуга достаточно долгое время могут быть слабо выраженными. Далее, уже возникают боли за грудиной с иррадиацией в левую руку, лопатку пациента и область эпигастрия. Не исключены повторные случаи инфаркта миокарда.
С прогрессированием процесса рубцевания и склероза наблюдается повышение утомляемости, серьезная одышка, приступы астмы и отечность легких.
При атеросклеротическом кардиосклерозе утомляемость возникает не только от существенной физической нагрузки, но еще и во время неспешной ходьбы.
По мере развития сердечной недостаточности происходит присоединение:
- застойных явлений в легких пациента;
- периферических отеков;
- гепатомегалия.
В особо запущенных случаях развивается асцит и плеврит. При отсутствии терапии могут быть предпосылки смерти.
Сбои в работе сердца, нарушение его ритма и проводимости при атеросклеротическом кардиосклерозе могут характеризоваться предрасположенностью к мерцательной аритмии, экстрасистолии, предсердно-желудочковых блокад и внутрижелудочковых.
В самом начале указанные проблемы носят пароксизмальный характер. Со временем они становятся более частыми, а вскоре постоянными.
Болезнь сердца нередко протекает с атеросклерозом:
- аорты;
- церебральных артерий;
- крупных периферических артерий.
Все проблемы происходят с характерной симптоматикой: снижение качества памяти, перемежающаяся хромота, внезапные головокружения.
Заболевание носит течение медленно прогрессирующее. Даже несмотря на вероятные периоды улучшения (могут продолжиться несколько лет), повторные острые состояния коронарного обращения крови становятся причиной существенного ухудшения состояния и даже могут стать предвестником смерти.
Как проходит диагностирование?
Врач сможет постановить верный диагноз атеросклеротический кардиосклероз на основе данных анамнеза пациента (наличие ИБС, перенесенной аритмии, атеросклероза, инфаркта миокарда) и субъективных симптомов.
Пациенту будут еще назначены соответствующие анализы:
- биохимическое исследование крови (для выявления и количества бета-липопротеидов);
- электрокардиограмма (для установления признаков коронарной сердечной недостаточности, постинфарктных рубцов, проблем с ритмикой и сердечной проводимостью, степени гипертрофии левого желудочка);
- эхокардиография (при атеросклеротическом кардиосклерозе возможно нарушение сократимости миокарда, например, дискинезия, гипокинезия, акинезия в соответствующей части органа);
- велоэргометрия (для уточнения степени дисфункции миокарда и функциональных возможностей сердечной мышцы).
Кроме этого, для решения диагностических задач при кардиосклерозе необходимо выполнить фармакологические пробы, суточное ЭКГ-мониторирование, коронарографию, МРТ сердца, ритмокардиографию, вентрикулографию, поликардиографию.
Для подтверждения наличия или отсутствия выпота может быть проведено УЗИ плевральных полостей, рентген грудной клетки, УЗИ органов брюшной полости.
Способы терапии
Избавление от атеросклеротического кардиосклероза всегда сводится к лечению отдельных его синдромов:
- сердечной недостаточности;
- атриовентрикулярной блокады;
- аритмии;
- гиперхолестеринемии.
Для этого лечащий врач может назначить диуретики, нитраты, статины, периферические вазодилататоры, противоаритмические средства.
В обязательном порядке необходим прием ацетилсалициловой кислоты (дезагрегантов).
Чтобы не допустить смерти пациента, важными факторами комплексного лечения становятся соблюдение определенного режима дня, качественное ограничение непомерных физических нагрузок, лечебное питание.
Таким больным, особенно страдающим ИБС, врач рекомендует бальнеотерапию:
- сероводородные;
- хвойные;
- углекислые ванны.
Если присутствует формирование аневризматического дефекта сердца, то показана резекция аневризмы хирургическим путем. В противном случае может возникать существенная угроза смерти.
При условии стойких проблем с ритмикой сердца и проводимости может быть показана имплантация ЭКС или же кардиовертер-дефибриллятор.
В некоторых случаях для восстановления адекватного ритма необходимо проведение радиочастотной аблации (РЧА). Это даст возможность улучшить качество жизни и не допустить смерти пациента.
Каков прогноз
Рассматривая прогноз заболевания атеросклеротический кардиосклероз, следует отметить его зависимость от обширности поражения, наличия ИБС, вида нарушений в органе, проводимости, стадии проблем с кровообращением.
