Когда постоянно бешено бьется сердце. Причины частого сердцебиения
Тахикардия и способы самостоятельно справится с приступом
Это происходит неожиданно. Вы даже не ощущали своего сердца, и вдруг -бум! Оно начинает яростно колотится — 72 удара в минуту превращаются прямо за секунды в 120. 180. 200 ударов! У вас так же моет перехватить дыхание и вместе с паникой поднимаются волны тошноты. Вы даже начинаете потеть.
Ваш врач говорит, что у вас тахикардия, а более специфично -пароксизмальная тахикардия. В первый же раз, когда это случилось, вы должны тщательно обследоваться. Вместе со своим врачом исключите желудочковую тахикардию (тип быстрого сердцебиения, угрожающего жизни) и все формы органического поражения сердца, патологию щитовидной железы, нарушение функции лёгких и так далее.
Здесь дано несколько способов надеть цепи на вашу тахикардию. Ниже вы найдёте методики, которые помогут вам справится с приступами, и советы по образу жизни, которые помогут их предупредить.
Как справится с начинающимся приступом.
Сбавьте скорость. Думайте об ускоренном сердцебиении как о красном сигнале, который предупреждает: «Прекратите свою деятельность! Остыньте! Отдохните!». Фактически, отдых — это самый лучший механизм для прекращения приступа, — говорит доктор Деннис С. Миура, директор отделения клинической аритмии и научной электрофизиологии в медицинском колледже Альберта Эйнштейна при университете Йешива.
Вагусные методы.
Частота сердцебиения и сила сокращения сердца регулируются симпатическими и парасимпатическими (вагусными) нервами. Когда ваше сердце сильно бьётся, доминирует симпатическая система (это та система, которая заставляет ваш организм прибавлять скорость). Всё, что вам нужно сделать, — это включить контроль: более выдержанную, более мягкую парасимпатическую сеть. Если вы будете стимулировать вагусный нерв, вы дадите начало химическому процессу, который действует на сердце тем же способом, что и надавливание на тормоза действует на ваш автомобиль.
Вдох с натуживанием. Один из способов включить эту сеть — это сделать глубокий вдох и протолкнуть его вниз, как будто вы тужитесь, говорит д-р Джон О. Лаудер, семейный врач в Торрансе, Калифорния.
Выдох с усилием. Как бы глупо это не звучало, обхватите губами большой палец руки и постарайтесь дуть изо всех сил.
Иногда помочь рефлекторно остановить начинающийся приступ сердцебиения может сильный кашель или искусственно вызванная рвота.
Массаж правой сонной артерии. Нежный массаж правой сонной артерии — это ещё один вагусный маневр. Ваш врач должен показать вам правильную степень давления и правильную точку. Вам нужно помассировать артерию в месте, где она соединяется с шейной и как можно ниже под челюстью, говорит д-р Джеймс Фракельтон из Кливленда.
Надавливание на глазные яблоки. Это тоже вагусный метод. Закройте глаза и подушечками пальцев аккуратно надавливайте на глазные яблоки в течение 10 секунд. Затем прервитесь и повторите процедуру.
Положитесь на рефлекс погружения. Когда морские животные погружаются в самые холодные водные слои, частота сердцебиения у них автоматически замедляется. Это их естественный способ сохранить мозг и сердце. Вы можете вызвать свой собственный эффект погружения, заполнив таз ледяной водой и погрузив в него лицо на пару секунд. «Иногда это прерывает тахикардию», -говорит д-р Миура.
Стакан ледяной воды. Почувствовав начинающийся приступ возьмите большой стакан, заполните его холодной водой (можно с кусочками льда. Чем холоднее вода, тем лучше). Подойдите к кровати, уберите подушку. Стоя выпейте воду из стакана и лягте на кровать так, чтобы голова и ноги находились на одном уровне. Попытайтесь успокоиться и расслабиться.
Как не потерять сознание.
Поскольку приступы аритмии часто вызывают потерю сознания или же состояния близкие к этому, нелишними будут некоторые советы как не допустить обморока.
Общеизвестны рекомендации: сесть или лечь, ослабить тесную одежду, обеспечить доступ свежего воздуха в помещение или выйти на улицу, смочить лицо, шею, грудь холодной водой. Взять под язык таблетку валидола или выпить 20-30 капель корвалола/валокардина, разбавленных водой. Если есть нашатырный спирт, можно смочить им носовой платок или ватку и осторожно вдыхать его пары. Есть так же и другие способы:
— Найдите на тыльной стороне ладони место сочленения большого и указательного пальцев. Вы почувствуете своеобразный угол под кожей, образованный костями кисти. Массаж этой точки в сочетании с вышеперечисленными рекомендациями поможет вам продержаться в сознании.
Сомкните подушечки большого пальца и мизинца левой руки. Ногтем большого пальца надавите под ноготь мизинца до лёгкой боли. Этим же способом можно привести в чувства человека уже потерявшего сознание.
— Найдите точку над верхней губой. Эта точка расположена примерно посередине центрального желобка. Надавливание на точку в течение нескольких секунд или массаж до ощущения лёгкой боли помогут не упасть в обморок или привести в чувства человека уже потерявшего сознание.
Советы по образу жизни.
Бросьте свои кофейные привычки. Это касается кофе, чая, колы, шоколада, диетических таблеток или стимуляторов в любой форме. Злоупотребление стимуляторами может привести к учащению приступов и усложнению их купирования без помощи врача.
Ешьте регулярно и только здоровую пищу. Не злоупотребляйте сладостями. Если вы пропустили приём пищи, а затем набили желудок шоколадом или газировкой, ваша поджелудочная железа усилит работу, чтобы позаботиться об увеличенном поступлении сахара, говорит д-р Фракельтон. Затем из-за избытка инсулина содержание сахара у вас в крови станет чересчур низким. В этом случае ваши надпочечники выделяют адреналин, чтобы мобилизовать запасы гликогена в печени. Адреналин же стимулирует резкое увеличение скорости сердцебиения и чувство паники.
Приспособьте режим питания к своему обмену веществ. Люди с быстрым обменом веществ должны есть больше белковой пищи, говорит д-р Лаудер. Для переваривания белковой пищи требуется больше времени, и это помогает предупредить слишком низкое падение уровня сахара в крови. Когда сахар крови падает, это включает процесс, описанный выше.
Расслабьтесь, не гонитесь за успехом. Д-р Лаудер говорит, что он заметил взаимосвязь предсердной пароксизмальной тахикардии с такими особенностями индивидуумов, как склонность к педантизму, стремление к продвижению наверх, ориентирование на внешний успех. «В основном это те же самые люди, которые страдают мигренями, — говорит он. — Для людей этого типа механизмы сердечной проводимости становятся ненормально расширенными Это из-за хронической сверхстимуляции адреналином. Когда люди находятся под влиянием сильного стресса, происходит сбой автономной проводимости сердца, потеря ритма».
Как компенсировать? Усвойте программу прогрессивной релаксации, научитесь представлять себе в воображении «безмятежность, расслабленность, спокойствие и мир» — говорит д-р Лаудер.
Принимайте микроэлемент магний. Магний — это защитник клеток, говорит д-р Фракельтон. В мышечных клетках сердца магний помогает регулировать эффекты кальция. Когда кальций входит в клетку, это стимулирует мышечные сокращения внутри самой клетки. Магний является самым важным для ферментов в клетке, которые выталкивают кальций. Это создаёт ритмичные сокращение и расслабление, что делает сердце более устойчивым к возбуждению, говорит д-р Фракельтон. Магний содержится в таких продуктах, как соевые бобы, орехи, фасоль и отруби.
Поддерживайте уровень калия. Калий — то другой микроэлемент, который помогает замелять работу сердца и возбудимость мышечных волокон, говорит д-р Лаудер. Этот микроэлемент содержится в овощах и фруктах, поэтому получить его в достаточном количестве нетрудно. Но вы можете истощить его запасы, если в вашей диете содержится много натрия или если вы принимаете диуретики (мочегонные) или злоупотребляете слабительными.
Делайте физические упражнения. «Вы можете многого добиться, если будете заниматься физкультурой, — говорит д-р Фракельтон. — Когда вы делаете упражнения, от которых увеличивается частота сердцебиения, число сердечных сокращений затем стремится возвратиться на более низкий уровень. У людей, не занимающихся физическими упражнениями частота сердечных сокращений обычно около 80. Когда они начинают понемногу бегать трусцой, скорость сердечных сокращений у них повышается о 160, 170. Затем, после некоторой тренировки частота сердечных сокращений в покое может дойти до 60-65. Упражнения также повышают вашу устойчивость к высвобождению избытка адреналина, — говорит он. — А это уменьшит вашу раздражительность».
Пароксизмальная тахикардия
Если доктор поставил вам диагноз «Пароксизмальная тахикардия», поверьте, это еще не катастрофа. Но катастрофа может произойти в случае, когда вы, зная свой диагноз, сознательно отказываетесь от лечения.
Хотя бы раз в жизни каждый человек испытывал ощущение учащенного сердцебиения, особенно при волнении или страхе, испуге. Эти непродолжительные учащения ритма чаще всего физиологичны и, скорее всего, не требуют никакого лечения, но в любом случае вопрос о необходимости лечения решается вашим лечащим врачом.
Тахикардия («тахи» означает быстро, «кардия» - сердце) - учащение сердечных сокращений в состоянии покоя более 100 в минуту.
Тахикардия - учащение сердечных сокращений в покое более 100 в минуту.
Пароксизмальная тахикардия (ПТ) - это внезапно начинающийся и так же внезапно заканчивающийся приступ учащенного сердцебиения от 100 (120) до 220 (250) в минуту при сохранении в большинстве случаев правильного регулярного ритма. Причем сохранение ритма и постоянной частоты сердечных сокращений в течение всего приступа - важный признак пароксизмальной тахикардии. Так, например, при физиологической (синусовой) тахикардии частота сердечных сокращений при физической нагрузке, эмоциональном напряжении, глубоком дыхании нарастает плавно, что не свойственно пароксизмальной тахикардии.
Пароксимальная тахикардия - это внезапно начинающийся и так же внезапно заканчивающийся приступ учащенного сердцебиения.
Приступ пароксизмальной тахикардии продолжается обычно от нескольких секунд или минут до нескольких часов или, значительно реже, даже нескольких дней.
Под влиянием различных причин в сердце может появиться новый очаг возбуждения. Этот очаг образует свои собственные импульсы, в результате чего может возникнуть преждевременное сокращение сердца или его отделов. Иначе такое преждевременное сокращение сердца или его отделов называется экстрасистолия. Чаще всего пароксизм «запускает» именно экстрасистола.
Виды пароксизмальной тахикардии
В зависимости от того, где образуются электрические импульсы и какая камера сердца сокращается при этом первой, пароксизмальная тахикардия (ПТ) бывает:
1. Наджелудочковая (составляет около 80% от общего числа ПТ)
Предсердная ПТ - очаг возбуждения располагается в предсердии
Атрио-вентрикулярная ПТ-очагом возбуждения является AV-узел
Рис. 1 Предсердная тахикардия (схема, ЭКГ из атласа von P. Kuhn стр. 24 № 8)
2. Желудочковая тахикардия
Желудочковая пароксизмальная тахикардия появится в том случае, если очаг возбуждения находится в желудочке.
Рис. 2 Желудочковая тахикардия (схема, ЭКГ из атласа von P. Kuhn стр.15 № 7)
Скоротечным эпизодом или «пробежкой» пароксизмальной тахикардии принято считать «залп» как минимум из 3-5 экстрасистол подряд.
Пароксизмальная тахикардия возникает под влиянием самых разнообразных факторов:
- экстракардиальных (или внесердечных);
- интракардиальных факторы (сердечных).
Так, у людей со здоровым сердцем ПТ может возникнуть при стрессовой ситуации, интенсивной физической и умственной нагрузке, и такие факторы принято называть экстракардиальными. Учащенное сердцебиение может появиться при курении, употреблении алкоголя, острой пищи, крепкого чая и кофе. Как вы уже поняли, это наиболее частые провоцирующие факторы при самых разнообразных нарушениях ритма. В эту же группу причин можно отнести заболевания органов, при которых ПТ может развиться как осложнение. Это заболевания щитовидной железы (например, тиреотоксикоз), заболевания почек (например, опущение почки), заболевания легких (особенно хронические), нарушение функции и заболевания желудка и кишечника.
К интракардиальным факторам относятся непосредственно заболевания сердца и различного рода аномалии путей проведения импульса. Наиболее часто к ПТ приводят такие заболевания, как: ишемическая болезнь сердца, миокардит, пороки сердца, пролапс митрального клапана.
Отдельно хочется поговорить с вами о так называемом синдроме Вольфа-Паркинсона-Уайта (Wolff-Parkinson-White, WPW). По классификации синдром относится к наджелудочковой ПТ.

Рис. 3 Синдром Вольфа-Паркинсона-Уайта (схема, ЭКГ).
Назван он так по имени исследователей, которые впервые описали его проявления в 1930 году. Этот синдром обусловлен наличием в сердце дополнительных аномальных путей проведения электрического импульса от предсердий к желудочкам (пучок Кента и некоторые другие). Их отличие от нормальных путей передачи возбуждения состоит в скорости проведения импульса по ним. Эти аномальные пути проводят импульс очень быстро, и получается, что какая-то часть миокарда сокращается значительно быстрее остальной части сердечной мышцы. Это способствует появлению на ЭКГ дополнительной волны возбуждения желудочков, которая называется дельта-волной и является важным признаком синдрома WPW.
Диагностика пароксизмальной тахикардии
Если вдруг вы ощутили аритмию и обратились за консультацией к врачу, расскажите ему очень подробно о своих жалобах. Ведь доктора нет рядом с вами во время приступа аритмии, и он не может его наблюдать. Поэтому ваш рассказ так важен для постановки диагноза.
Врачу необходимо знать следующие вещи:
- Когда начался приступ ПТ, что вы делали (спали, были на работе и т.д.).
- Как вы ощущаете аритмию? Были ли перебои в сердце? Внезапное и непродолжительное ощущение пустоты в груди? Чувство замирания и остановки сердца? Учащенное сердцебиение?
- Ощущаете ли вы в этот момент чувство головокружения с потемнением в глазах? Сопровождался приступ потерей сознания и неожиданным падением или нет?
- В момент аритмии ощущаете ли вы боли в груди, чувство нехватки воздуха?
- Как закончился приступ? Также внезапно или постепенно?
От точности ваших ответов зависит правильность постановки диагноза и решение вопроса о необходимом лечении.
Доктор должен знать о перенесенных вами ранее заболеваниях, в частности заболеваний сердечно-сосудистой системы, как наиболее частой причины ПТ. В межприступный период диагностика ПТ имеет ретроспективный характер. После сбора анамнеза врач проводит тщательное обследование.
Важно понять, что окончательный диагноз ПТ врач может поставить только после проведения электрокардиографического исследования. Именно этот метод позволяет точно определить вид пароксизмальной тахикардии: наджелудочковая или желудочковая. В некоторых случаях для регистрации приступа ПТ необходимо дополнительное 24-часовое или 48-часовое мониторирование ЭКГ.
В нашей практике постоянно приходится сталкиваться с такими случаями, когда в покое на ЭКГ не удается зарегистрировать пароксизм тахикардии. Поэтому таким больным предлагается проба с физической нагрузкой на «бегущей дорожке» (тредмиле) или на велоэргометре. Врачи сознательно идут на «провокацию» аритмии. Иногда вообще нет никакого другого способа документировать нарушения ритма. Кроме того, опасность процедуры сводится к нулю, так как состояние обследуемого тщательно контролируется и врачи готовы в любой момент оказать помощь.
Стойкий пароксизм (длится более 30 секунд) приводит к опасному снижению артериального давления, сердечной недостаточности, одышке. Если медлить с лечением, то ПТ может перейти в фибрилляцию желудочков - состояние, которое требует реанимационных мероприятий. И об этом грозном состоянии хочется сказать отдельно несколько слов.
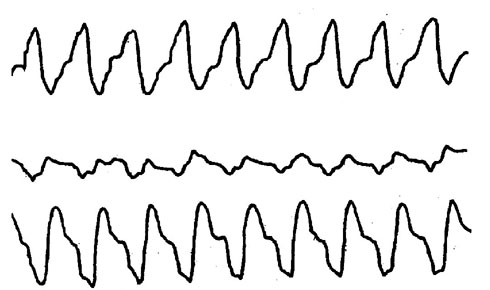
Фибрилляция желудочков характеризуется сверхчастыми (до 300 и более в 1 мин.), беспорядочными сокращениями отдельных пучков миокарда. На ЭКГ это будет выглядеть примерно следующим образом:
Рис. 4 Фибрилляция желудочков (ЭКГ из атласа von P. Kuhn стр. 21 № 1
Такого рода нарушение ритма является одной из самых частых причин внезапной смерти больных с ишемической болезнью сердца, миокардитами, пороками сердца в далеко зашедшей стадии. Возникновение фибрилляции желудочков ведет к остановке кровообращения, так как столь частые сокращения желудочков неэффективны в гемодинамическом отношении. Сердце сокращается хаотично и практически вхолостую. Снижается кровоток в головном мозге и, если не будут приняты экстренные меры, наступает внезапная клиническая смерть.
Фибрилляция желудочков - самый опасный вид нарушений сердечного ритма.
В заключение хочется подчеркнуть, что выяснение формы ПТ имеет решающее значение для выбора лечения, направленного на предупреждение приступа и его купирование.
Профилактика и лечение пароксизмальной тахикардии
В каждом отдельном случае вопрос лечения врач решает в индивидуальном порядке, учитывая различные причины и механизмы возникновения ПТ. Он может вас научить различным способам самостоятельного устранения приступов с помощью «вагусных проб» или однократного приема антиаритмического препарата в определенной дозе. Лечение ПТ должно быть комплексным и многокомпонентным. В зависимости от частоты, субъективной переносимости и ее опасности подходы к лечению ПТ различные.
Лечение пароксизмальной тахикардии должно быть комплексным.
Чтобы определиться с характером лечения, для начала необходимо установить причину возникновения ПТ. В ходе обследования может сложиться такая ситуация, что проводить антиаритмическую терапию нет никакой необходимости. Так, если приступ развился, например, вследствие чрезмерной физической нагрузки или стресса, иногда достаточно расслабиться, прилечь, принять успокаивающее средство или использовать другие меры профилактики.
Весь комплекс профилактических мероприятий очень обширен и разнообразен. Если пароксизм развился в силу экстракардиальных факторов, то мы рекомендуем вам, по возможности, избегать различных стрессовых ситуаций, упорядочить режим и исключить избыточную нагрузку на организм. Безусловно, необходимо ограничить или даже изъять из рациона кофе, крепкий чай, острые блюда и отказаться от алкоголя и курения.
Людям эмоциональным, легко ранимым, тяжело реагирующим на различные жизненные перипетии, мы можем порекомендовать обратиться за консультацией к психологу или психотерапевту. При необходимости доктор может назначить успокаивающие средства: валокордин, корвалол, валидол, настой из корня валерианы и другие.
Если пароксизм возник на фоне тиреотоксикоза, то врач-эндокринолог будет заниматься лечением заболеваний щитовидной железы.
Если ПТ развилась на фоне заболевания или нарушения функции желудочно-кишечного тракта, заболевания почек, то врач-гастроэнтеролог и нефролог соответственно, будут заниматься медикаментозным, а при необходимости, и хирургическим лечением заболевания. При правильно подобранном лечении основного заболевания приступы учащенного сердцебиения и все неприятные ощущения должны исчезнуть. Таким образом, необходимости в применении антиаритмических препаратов уже не будет.
В случае развития ПТ на фоне интракардиальных факторов (ИБС, миокардит, пороки сердца и др.) без применения антиаритмических препаратов обойтись гораздо труднее. Поиски наиболее эффективного препарата или его подбор не редко требует длительного времени. Начальный этап подбора антиаритмического препарата желательно проводить в больнице, где имеется возможность постоянного наблюдения за пациентом. Некоторые лекарства способны сами по себе вызывать аритмию или усугубить уже имеющуюся. Именно по этой причине подбором препарата и его дозы должен заниматься исключительно ваш лечащий врач.
Подбор противоаритмического препарата должен проводиться в специализированном медицинском учреждении.
При редких (1-2 раза в месяц, до нескольких раз в год) и легкопротекающих приступах можно ограничиться их купированием. При частых (более 2 раз в месяц) приступах показано постоянное применение антиаритмических препаратов.
Лечение наджелудочковой и желудочковой пароксизмальной тахикардии
Лечение наджелудочковой и желудочковой пароксизмальной тахикардии также различно. Редкие, недлительные приступы ПТ в принципе иногда не требуют врачебного вмешательства вовсе. Часто повторяющиеся и продолжительные приступы должны быть купированы. При наджелудочковой ПТ начинать надо с «вагусных проб» и продолжать процедуру вплоть до восстановления синусового ритма. К антиаритмическим препаратам прибегают в случае устойчивости тахикардии к «вагусным пробам», повторении приступов и появлении осложнений. При отсутствии эффекта от медикаментозного лечения иногда приходится прибегать к электроимпульсной терапии и внутрисердечной или чреспищеводной электрической стимуляции сердца.
Лечение наджелудочковой ПТ при синдроме Вольфа-Паркинсона-Уайта имеет некоторые особенности. Наиболее эффективным является хирургический способ лечения. Его цель - прервать проведение импульса по дополнительным путям.
Показания к оперативному лечению:
- Хотя бы единственный эпизод фибрилляции желудочков.
- Повторяющиеся пароксизмы фибрилляции предсердий.
- Часто повторяющиеся и устойчивые к лекарственной терапии приступы тахикардии.
- Наличие других врожденных аномалий (пороков) развития.
- Возникновение повторных приступов тахикардии у детей и юношей, что значительно нарушает их физическое и психосоциальное развитие.
- Непереносимость антиаритмических препаратов.
Операцию при синдроме WPW проводят на открытом сердце в условиях искусственного кровообращения. Выполняют операции и на закрытом сердце, что намного проще в техническом отношении. Непосредственно разрушение дополнительных пучков осуществляется с помощью катетерной деструкции. Более подробно о медикаментозном и хирургическом лечении вы можете прочитать в соответствующих главах.
Рекомендации по само- и взаимопомощипри пароксизмальной тахикардии
Учащенное сердцебиение называют тахикардией. неправильно относить к болезням, так как она, скорее всего, является симптомом и появляется в случае сильного эмоционального переживания, физической нагрузки, повышенной температуры тела, или симптомом какого-то заболевания (не обязательно это будет заболевание сердечно-сосудистой системы).
В зависимости от причин, вызвавших учащенное сердцебиение, выделяют два вида тахикардии: пароксизмальная и синусовая тахикардия. обычно не опасна для здоровья, а тем более жизни, она вызвана стрессом, эмоциональными нагрузками, физическими напряжениями. Ее можно отнести к физиологическим изменениям в работе сердца, сердцебиение нормализуется довольно быстро. А вот не является такой безобидной и часто спровоцирована разными заболеваниями, поражением сердечной мышцы.
Учащенное сердцебиение – причины
Спровоцировать учащенное сердцебиение могут разные причины. К синусовой тахикардии следует отнести испуг, повышенную температуру тела, эмоциональную или физическую усталость, употребление кофеиносодержащих продуктов. На работе сердца сказывается и наличие лишнего веса, ведь в жировой прослойке есть кровеносные сосуды, которые также должны снабжаться кровью, этим самим повышается нагрузка на сердце. Недостаток кальция и магния также сказываются негативно на работе сердца. Гнойные инфекции, воспалительные процессы в организме, злокачественные образования также нередко сопровождаются нарушением сердечного ритма. Не стоит упускать из виду и сердечные болезни, такие как миокардит, ишемическая болезнь сердца, пороки сердца. Не последнее место среди факторов, способствующих учащенному биению сердца, занимают и эндокринные процессы, в частности , гипертиреоз, патологический климакс.
Учащенное сердцебиение – симптомы
Многие сердечные проблемы могут долгое время маскироваться, не давая о себе знать. К счастью, с тахикардией все намного проще, ее довольно легко можно почувствовать и диагностировать с помощью современных диагностических инструментов.
Если причиной учащенного сердцебиения является синусовая тахикардия, то повода к беспокойству не должно быть. Правда, надо помнить, что если приступ нарушенного сердечного ритма не миновал в течении небольшого отрезка времени после прекращения воздействия вызвавшего его фактора (испуг, напряжение и т.д.), то лучше всего обратиться к врачу. Так как это если приступ затянулся, то это может тать предвестником . Проявляется синусовая тахикардия увеличением сердечных сокращений о 100 ударов в минуту.
Для пароксизмальной тахикардии характерно увеличение пульса до 120-140 ударов в минуту, сам приступ начинается неожиданно, но точно так же и заканчивается, а начало приступа характеризуется резким толчком. Может появиться боль в грудной области. Нередко пароксизмальная тахикардия сопровождается головокружением, общей слабостью, утрудненным дыханием и .
Учащенное сердцебиение у беременных женщин и у детей
Беременность является серьезным испытанием для женского организма, вполне естественными являются многие изменения в этот период. Характерны для беременных женщин и приступы тахикардии. Причин для этого более чем достаточно: увеличение массы тела, изменения в обмене веществ, гормональные изменения в организме, развивающийся железодефицит, недостаток . Для того, чтобы говорить о тахикардии беременных должно наблюдаться учащение сердцебиения на 20-25 ударов в минуту больше нормы. Встречается еще такие признаки как головокружение, боль в груди, недостаток воздуха.
Частота пульса ребенка зависит от его возраста, чем меньше ребенок, тем чаще бьется его сердечко. У новорожденных детей и на протяжении первого года жизни сердцебиение находится на уровне 120-140 ударов в минуту, к 5-7-летнему возрасту частота пульса снижается до 100-90 ударов, а в подростковом возрасте он максимально приближается к частоте пульса у взрослого – 85-70 ударов в минуту.
Учащенное сердцебиение – лечение
Лечение должно быть назначено врачом, при этом выбор методики должен быть основан на анализе данных, полученных во время бесе6ды с пациентом, результатов диагностики и изучения анамнеза. Лечение во многом зависит от причин тахикардии.
Но обычно приступ тахикардии случается не в стенах больницы, при чем возникает внезапно и помочь этом случае может либо посторонний человек, либо придется самостоятельно оказывать себе помощь. При приступе надо постараться успокоиться, выйти на свежий воздух, ослабить одежду, можно положить на голову кусочек льда или умыться холодной водой. Поможет такой прием: задержав дыхание, надо напрячь мышцы живота. Если эти действия не облегчают состояние, то надо вызывать медицинскую помощь.
Может быть медикаментозным и хирургическим. При медикаментозном лечении назначаются успокоительные, синтетические препараты. Больному рекомендуется избегать стрессов и разно рода перенапряжений. Антиаритмические медикаменты можно принимать только по назначению врача. Хирургическое вмешательство проводится только тогда, когда имеются врожденные патологии на сердце.
Идеальным здоровьем могут сегодня похвастаться далеко немногие. Но некоторые симптомы должны настораживать, ведь они могут быть опасными! А что делать, если сердцебиение учащается? О чём это может говорить?
Что происходит? Как понять, что что-то не так?
Наше сердце бьётся постоянно. В нормальном состоянии оно совершает в среднем 60-90 ударов за минуту. Вообще, сердцебиение – это сократительные движения сердечной мышцы, которые позволяют «качать» кровь и распространять её по всему организму.
Учащённый пульс может отражаться на состоянии человека, хотя в некоторых случаях изменения остаются незаметными. Если сердцебиение повышено значительно, то сердце может биться настолько быстро, что порой кажется, что оно вот-вот «выпрыгнет» из груди. Но даже если вы ничего не ощущаете, и симптомы отсутствуют, нелишним будет проверить свой пульс.
Для этого расположите руку на сонной артерии (она проходит за щитовидным хрящом, в том месте, где у мужчин располагается кадык) или на запястье (примерно на 5 сантиметров ниже основания большого пальца). Возьмите секундомер или часы с секундной стрелкой, засеките минуту и начинайте измерять пульс. Если он превышает 90 ударов, то стоит показаться врачу.
В каких случаях это нормально?
Существует несколько факторов, которые при отсутствии заболеваний могут спровоцировать учащение сердцебиения. Перечислим их:
- Физические нагрузки. Если вы совершили прогулку быстрым шагом или подъём по лестнице, то пульс непременно участится.
- Стресс, переживания, волнение. Сердечная мышца реагирует на выработку адреналина, который образуется в экстремальных условиях.
- Приём напитков, содержащих большое количество кофеина или прочих веществ: чёрный чай, энергетические напитки, «Кока-Кола».
- Нарушение пищеварения. Это может показаться странным, но, например, при вздутии живота диафрагма приподнимается и начинает сдавливать , на что то, в свою очередь, реагирует учащением сердцебиения.
- Нехватка воздуха. Дефицит кислорода заставляет сердце работать в ускоренном режиме, чтобы компенсировать недостаток.
- Приём некоторых лекарственных препаратов тоже может спровоцировать учащение пульса. Удивительно, но даже применяемые постоянно и в больших количествах сосудосуживающие могут повлиять на работу сердечно-сосудистой системы.
По каким причинам может учащаться сердцебиение?
Что делать, если ощущается частое сердцебиение? Прежде всего, стоит выяснить, из-за чего так происходит.
Перечислим основные причины данного симптома:
- Изменение уровня артериального давления. Как правило, пульс учащается при повышенном давлении, что связано с тем, что сосуды сужаются и поток крови, поступающий к сердцу, увеличивается, что и заставляет мышцу работать в ускоренном режиме. Но если давление понижено, то такой симптом тоже может проявляться. В этом случае поток крови, напротив, слишком слаб, и сердце пытается это компенсировать, чтобы обеспечивать нормальное кровообращение.
- Некоторые заболевания сердечно-сосудистой системы, например, сердечная недостаточность, ишемическая болезнь, миокардит, пороки сердца и многие другие.
- Инфекционные заболевания, особенно сопровождающиеся повышением температуры тела или лихорадкой. Доказано, что повышение температуры на один градус провоцирует повышение частоты сердечных сокращений на 10 ударов в минуту. Так что нередко симптом отмечается при простудах, гриппе и прочих инфекциях.
- Анемия тоже может спровоцировать учащение пульса, так как при таком заболевании имеет место быть недостаток кислорода в крови, который, как уже было отмечено, сердце будет пытаться восполнить.
- Отравление ядами или воздействие некоторых веществ. Даже при поступлении в организм большого количества никотина пульс может заметно участиться.
- При злоупотреблении спиртными напитками сердце тоже страдает и вынуждено работать буквально на износ.
- При кровотечениях (в том числе и внутренних) частота сердечных сокращений тоже повысится.
- При гнойных и прочих воспалительных процессах пульс тоже может быть учащённым.
- В некоторых случаях учащение пульса является симптомом опухолей или онкологических заболеваний.
- Авитаминоз. Например, при недостатке кальция или магния может периодически возникать учащение пульса. Нехватка необходимого для нормальной работы сердечной мышцы калия тоже непременно отразится на функционировании сердца.
- Избыток массы тела. Большой вес – это огромная нагрузка для всего организма и, конечно, для сосудов и сердца. Именно поэтому нередко люди с ожирением постоянно жалуются на учащение пульса.
- Некоторые эндокринные заболевания или нарушения нередко дают знать о себе рядом нехарактерных признаков, в том числе и учащённым сердцебиением. Такое бывает при гипертиреозе (повышенная выработка гормонов щитовидной железы), а также в период климакса у женщин.
Учащенное сердцебиение у беременных женщин

При беременности учащение пульса в большинстве случаев является вполне нормальным явлением, обусловленным влиянием ряда факторов. Среди таких факторов имеются следующие:
- Увеличение объёмов циркулирующей крови (сердцу нужно с этим справляться, так что сокращения учащаются).
- Действие некоторых гормонов, вырабатывающихся в период .
- Увеличение массы тела.
- Нехватка некоторых веществ.
Как правило, приступы у будущих мам не бывают слишком частыми, но они возникают периодически. Но превышение нормы на 25 и более ударов в минуту должно насторожить.
Пульс у детей
Если у взрослого человека нормальным считается пульс, равный 60-90 ударам в минуту, то у ребёнка нормы будут отличаться. Например, на первом году жизни сердце сокращается с частотой 120-140 ударов.
В пятилетнем возрасте такое значение будет составлять примерно 90-100 ударов. Тут важно помнить о том, что все дети активны и подвижны, кроме того, организм постоянно растёт, потребности его меняются. Сердце непременно должно реагировать на всё это.
Тревожные симптомы
Когда бить тревогу? Вот некоторые тревожные признаки:
- Приступ возникает без причин, внезапно и резко. Окончание тоже резкое.
- Вы ощущаете сильные толчки в области грудной клетки, сдавливание, боли, жжение или дискомфорт.
- Возникает сильная слабость.
- Одышка, учащённое или поверхностное дыхание.
- Головокружение, обморок.
- Учащение пульса до 150-200 ударов в минуту.
- Потемнение в глазах, потеря сознания или его спутанность.
- Судороги.
Опасно ли это?
Если вы часто замечаете учащение пульса, не связанное с внешними или внутренними факторами влияния, то обратитесь к врачу. Диагностика и лечение требуются обязательно, так как, во-первых, симптом может сигнализировать о серьёзных проблемах, во-вторых, частые сокращения могут привести к печальным последствиям. Например, есть риск образования и отрыва тромба, инсульта, отёка лёгких и даже остановки сердца. Не медлите, устраняйте проблемы сразу.
Профилактика
Чтобы не сталкиваться с этой проблемой, просто следите за здоровьем и откажитесь от вредных привычек.
Пусть ваше сердце бьётся ровно!
