ملء أنواع النبض. دراسة النبض
نبض - تذبذبات متقلبة لجدران الأوعية الدموية الناتجة عن إطلاق الدم من القلب إلى الأوعية الدموية. هناك نبضات شريانية وريديّة وشعريّة. من أهم الأمور العملية نبض الشرايين ، وعادة ما يكون واضحًا في الرسغ أو الرقبة.
قياس معدل ضربات القلب. يقع الشريان الكعبري في الثلث السفلي من الساعد مباشرة قبل المفصل مع مفصل الرسغ بشكل سطحي ويمكن ضغطه بسهولة ضد نصف القطر. لا ينبغي توتر عضلات الذراع التي تحدد النبض. يوضع إصبعان على الشريان ويعصران بقوة حتى يتوقف تدفق الدم تمامًا ؛ ثم يتم تقليل الضغط على الشريان تدريجيا ، وتقييم التردد ، والإيقاع وغيرها من خصائص النبض.
في الأشخاص الأصحاء ، فإن معدل النبض يتوافق مع معدل ضربات القلب وهو في حالة راحة 60-90 نبضة في الدقيقة. تسمى زيادة معدل ضربات القلب (أكثر من 80 في الدقيقة في وضع ضعيف و 100 في الدقيقة في وضع الوقوف) عدم انتظام دقات القلب ، ويسمى التباطؤ (أقل من 60 في الدقيقة) بطء القلب. يتم تحديد معدل النبض عند معدل ضربات القلب الصحيح عن طريق حساب عدد نبضات النبض في نصف دقيقة وضرب النتيجة في دقيقتين ؛ في حالة اضطرابات ضربات القلب ، يتم حساب عدد نبضات النبض لمدة دقيقة كاملة. في بعض أمراض القلب ، قد يكون معدل ضربات القلب أقل من معدل ضربات القلب - فشل القلب. في الأطفال ، يكون النبض أكثر تواتراً منه في البالغين ، أما في البنات فهو أكثر تواتراً إلى حد ما من الأولاد. في الليل ، يكون النبض أقل تواتراً منه خلال النهار. يحدث نبض نادر مع عدد من أمراض القلب والتسمم ، وكذلك تحت تأثير المخدرات.
عادةً ما يتم تسريع النبض بالمجهود البدني وردود الفعل العصبية العاطفية. عدم انتظام دقات القلب هو رد فعل تكيفي لجهاز الدورة الدموية لزيادة الطلب على الأكسجين في الجسم ، مما يساهم في زيادة تدفق الدم إلى الأعضاء والأنسجة. ومع ذلك ، يتم التعبير عن رد الفعل التعويضي للقلب المدربين (على سبيل المثال ، في الرياضيين) في زيادة ليس كثيرا في معدل ضربات القلب كما هو الحال في معدل ضربات القلب ، وهو الأفضل للجسم.
خصائص معدل ضربات القلب.ويرافق العديد من أمراض القلب والغدد الصماء والأمراض العصبية والعقلية والحمى والتسمم زيادة معدل ضربات القلب. في دراسة الجس للنبض الشرياني ، تعتمد خصائصه على تحديد وتيرة ضربات النبض وتقييم صفات النبض مثل إيقاع ، ملء ، التوتر ، الطول ، السرعة.
معدل ضربات القلب يحددها عد نبضات النبض في نصف دقيقة على الأقل ، وإذا كان الإيقاع خاطئًا ، في غضون دقيقة.
معدل ضربات القلب يتم تقييمها من خلال انتظام موجات النبض التي تتبع الواحدة تلو الأخرى.في البالغين الأصحاء ، يتم ملاحظة موجات النبض ، مثل انقباضات القلب ، على فترات منتظمة ، أي النبض إيقاعي ، ولكن مع التنفس العميق ، كقاعدة عامة ، هناك زيادة في النبض عند الإلهام وانخفاض في الزفير (عدم انتظام ضربات القلب). كما لوحظ نبض غير منتظم في مختلف عدم انتظام ضربات القلب: تتبع موجات النبض على فترات غير منتظمة.
ملء النبض يحددها الإحساس بالتغيرات النبضية في حجم الشريان الواضح. تعتمد درجة ملء الشريان في المقام الأول على حجم جلطة القلب ، على الرغم من أن امتداد جدار الشرايين مهم أيضًا (كلما كان حجم الشريان أكبر ، كلما انخفض حجم الشريان)
معدل ضربات القلب يتحدد مقدار الجهد الذي يجب تطبيقه لضغط الشريان النبضي تمامًا. للقيام بذلك ، يقوم أحد أصابع اليد الجسية بضغط الشريان الكعبري وفي نفس الوقت مع الإصبع الآخر ، يتم تحديد النبض بشكل أكثر بُعدًا ، مع تحديد إنقاصه أو اختفائه. يميز بين نبض متوتر أو صلب ، ونبض ناعم. تعتمد درجة الجهد النبضي على مستوى ضغط الدم.
معدل ضربات القلب يميز سعة التذبذب النبضي للجدار الشرياني: إنه يتناسب بشكل مباشر مع قيمة ضغط النبض ويتناسب عكسيا مع درجة توتر منشط جدران جدران الشريان. مع صدمة من مسببات مختلفة ، تنخفض قيمة النبض بشكل حاد ، بالكاد تكون موجة النبض محسوسة. يسمى هذا النبض خيطي.
نبض أنا
(لات. لكمة النبض ، ودفع)
بشكل دوري ، يرتبط بانقباضات القلب ، تقلبات في حجم الأوعية الدموية بسبب ديناميات إمدادات الدم والضغط فيها خلال دورة قلبية واحدة. يتم تحديد النبض بشكل طبيعي عن طريق الجس في جميع الشرايين الكبيرة (P الشرياني). باستخدام طرق البحث الخاصة ، يمكن اكتشاف P. الوريدي (عادة في الأوردة الوداجية) ، وفي الحالات الفسيولوجية الخاصة لدى الأفراد الأصحاء وفي بعض أشكال الأمراض ، يتم اكتشاف نبض شرياني ، أو ما قبل النبض (ما يسمى بالنبض الشعري). عقيدة P. ، أصلها وأهميتها السريرية تتعلق أساسا بالنبض الشرياني. نشأت في العصور القديمة. حاول أطباء اليونان القديمة والشرق العربي والهند والصين ، الذين يستكشفون الخصائص المختلفة لـ P. ، تحديد مصير الإنسان وتحديده وحتى مصيره ، وفقًا لخصائص هذه الخصائص. تميز جالين (القرن الثاني الميلادي) ، الذي خصص سبعة من كتبه لمذهب P. ، بـ 27 نوعًا من أنواع P. ، وقد نجا الكثير من تصنيفاته لخصائص P. حتى الآن. درس باراسيلسوس (15-16 قرون) P. على كل من الذراعين والساقين ، أوعية الرقبة ، في المعابد ، في الإبطين. وضع اكتشاف الدورة الدموية من قبل هارفي (دبليو هارفي ، 1628) الأسس العلمية لمذهب النبضة ، التي تم تخصيبها بشكل كبير في منتصف القرن التاسع عشر. بعد البدء في البحث العملي عن طريقة تسجيل الرسوم البيانية لـ P. - تصوير ضربات القلب (تصوير الدم). على الرغم من التطور المتنوع لأساليب دراسة الدورة الدموية ، تحتفظ دراسة P. بقيمته التشخيصية. نبض الشرايين تنقسم إلى المركزية (P. على الشريان الأورطي ، الشريان تحت الشريان السباتي) والمحيطية ، المعرفة على شرايين الأطراف. طريقة البحث الرئيسية في الشرايين P. هي. يتم تجسيد الشرايين السباتية بشكل متناظر في المقاطع الخلفية للرقبة على يسار ويمين الحنجرة. العضد - في التلم bicipitalis med. مباشرة مع الحفرة الزندي. إبطي - في أسفل الإبط المجوف على رأس الكتف مع تمديد الذراع إلى الأمام ؛ شعاعي - بين عملية الإبرة لنصف القطر ووتر نصف القطر الداخلي. يشعر الشريان الفخذي في المنطقة الأربية بفخذ مستقيم مع انحراف طفيف إلى الخارج. مأبضي - في الحفرة المأبضية في وضع المريض ملقاة على بطنه مع ثني الساق في الركبة. يتم تعريف الشريان الخلفي الظنبوبي في أخدود اللقمة خلف الكاحل الداخلي ؛ الشريان الظهري للقدم - في الجزء القريب من الفضاء الفاصل الأول على الجزء الخارجي من الباسطة الطويلة في إصبع القدم الكبير. بعد أن شعرت بالشريان ، اضغط عليه بإصبعين أو ثلاثة أصابع حتى تصل إلى العظم الكامن ، مما يجعل من الممكن الشعور بالشرايين P. كزيادة متقلبة في حجم الشريان. في معظم الأحيان ، يتم فحص P. على الشريان الكعبري ، وهو سطحي ويتم ملامسة بشكل جيد في وقت واحد عن طريق منصات من اثنين أو ثلاثة أصابع مثبت فوق سطح الشريان. التين. 1
). يحتاج بحث P. إلى إجراء كلتا اليدين. عند الرضع والأطفال الذين يعانون من فرط الحركة المفرطة ، تتشقق الشرايين الزمنية السطحية. لتقييم خواص الشرايين السباتية المركزية ، جس: بالتجانس على كلا الجانبين ، بعناية ، وتذكر إمكانية إغماء في اتصال مع تثبيط رد الفعل من نشاط القلب. يمكن تسجيل نبض الشرايين المحيطية الكبيرة باستخدام تصوير الدم ، والحصول على صورة بيانية منه. كل ( التين. 2
) يتميز بارتفاع حاد في الجزء التصاعدي - حلق ، والذي ، بعد أن وصل إلى القمة ، يمتد إلى مقلوب - خط مائل ينحدر ، مع موجة إضافية عليه تسمى dicrotic. يسمح التسجيل البياني لـ P. بالقيام بمنحنيات السعة ونبض الكرونومتر. تتم دراسة تقلبات النبض في إمداد الدم من الأوعية الصغيرة باستخدام تخطيط ضربات القلب (تخطيط ضربات القلب) ،
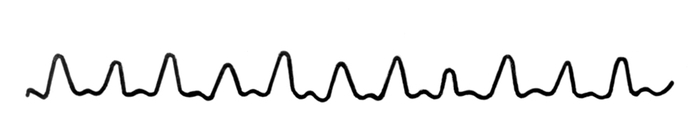
التصوير الشعاعي. لمراقبة وتيرة استخدام P. للأجهزة الخاصة - أجهزة مراقبة معدل ضربات القلب. في دراسة تجسيد للشرايين P. ، تعتمد خصائصها على تحديد وتيرة ضربات النبض وتقييم صفات P. مثل الإيقاع ، الحشو ، التوتر ، الطول ، السرعة. معدل ضربات القلب يحددها عد نبضات النبض لمدة 1/2 على الأقل دقيقة، ومع الإيقاع الخاطئ - في غضون دقيقة. عند البالغين الأصحاء في الوضع الأفقي ، يتكرر تردد P. من 60 إلى 80 ضربة في 1 دقيقة. عند الانتقال إلى الوضع الرأسي ، فإنه عادة ما يزيد بنسبة 5-15 ضربات في 1 دقيقة. في الأشخاص الذين يمارسون العمل البدني ، وكذلك في كبار السن ، يكون تواتر P. أقل عادةً وغالبًا أقل من 60. في النساء ، P. في المتوسط \u200b\u200b6-8 صدمة في كثير من الأحيان أكثر من الرجال في نفس العمر. في الأطفال دون سن سنة واحدة ، يتراوح معدل ضربات القلب بين 120 و 140 نبضة لكل 1 دقيقة. مع التقدم في السن ، يتناقص تدريجيا ، حيث يصل إلى 100 في المتوسط \u200b\u200bمن 4 إلى 5 سنوات ، من 85 إلى 90 في 7 سنوات ، بحوالي 75 في 1 في 14 سنة دقيقة. تحدث الزيادة المرضية في P. (، النبضات المقربة) مع الحمى: مع زيادة في درجة حرارة الجسم بمقدار 1 درجة ، يزيد النبض بمعدل 6-8 نبضة لكل 1 دقيقة (في الأطفال لمدة 15-20 السكتات الدماغية). ومع ذلك ، فإن تردد P. لا يتوافق دائمًا مع درجة حرارة الجسم. لذلك ، مع حمى التيفوئيد أثناء الحمى ، زيادة في تواتر P. متخلفة عن زيادة في درجة الحرارة ، ومع التهاب الصفاق ، لوحظ زيادة نسبية في P. مع خلل وظيفي نباتي ، فشل القلب ، تسمم الدرق ، وفقر الدم. معدل ضربات القلب يميز سعة التذبذب النبضي للجدار الشرياني: إنه يتناسب بشكل مباشر مع قيمة ضغط النبض ويتناسب عكسيا مع درجة توتر منشط جدران جدران الشريان. ويلاحظ ارتفاع P. (النبض altus) في قصور الصمام الأبهري والتسمم الدرقي والإجهاد البدني والحمى. عند تدفق الدم البطيء إلى الشريان الأورطي ، وانخفاض ضغط النبض ، وكذلك زيادة في توتر جدار الشرايين ، يتناقص ارتفاع P. لوحظ انخفاض أو صغر P. (النبض parvus ، s. Humilis) مع تضيق في الفم من الشريان الأورطي أو الفتحة الأذينية البطينية اليسرى ، عدم انتظام دقات القلب ، وفشل القلب الحاد. في صدمة من مسببات مختلفة ، تنخفض قيمة ب. بشكل حاد ، لا يتم اكتشاف موجة النبض. يسمى هذا P. filiform (النبض filiformis). عادة ، يكون ارتفاع جميع موجات النبض هو نفسه (النبض aequalis). مع الرجفان الأذيني ، extrasystole ، يختلف ارتفاع موجات النبض بسبب التقلبات في حجم حجم الصدمة ( التين. 3
). في بعض الأحيان ، يتم اكتشاف تناوب موجات النبض الكبيرة والصغيرة عند الإيقاع الصحيح ( التين. 4
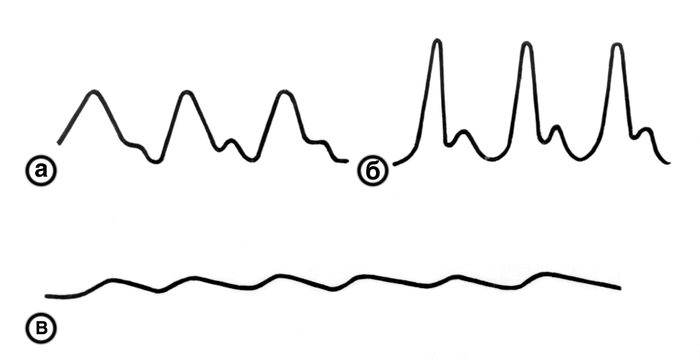
)؛ هذا هو ما يسمى متقطع ، أو ، P. (النبض البديل). ويرتبط حدوثه مع تناوب تقلصات القلب من نقاط القوة المختلفة لوحظت تلف عضلة القلب الوخيم. يتميز المفارقة P. (النبض المفارقة) بانخفاض في سعة موجات النبض أثناء الإلهام. يمكن ملاحظة التهاب التامور الناضج واللصق ، أورام المنصف ، الإفرازات الجنبية الكبيرة ، وأحيانًا مع الربو القصبي وانتفاخ الرئة. السبب النادر للمفارقة P. يحدث أثناء استنشاق الشريان تحت الترقوة بين الحافة I و الترقوة. في مثل هذه الحالات ، يتم تحديد المفارقة P. فقط على يد واحدة أو اثنتين ، وتبقى طبيعية على الساقين. إذا كان هناك اختلاف في ارتفاع موجة النبض على اليسار واليمين على الشرايين المتماثلة ، أي عند عدم تناسق P. ، يطلق عليه مختلف (فرق النبض). P. يمكن أن يكون سبب الشذوذ في تطور وموقع الشريان من ناحية ، الخلقية أو المكتسبة (على سبيل المثال ، تصلب الشرايين ، مرض تاكاياسو) ، وتضييق الشريان تحت الترقوة في موقع رحيلها من الشريان الأورطي ، وكذلك تضييق تجويف الشريان من الخارج. مثال على ذلك هو ضعف P. على الشريان الكعبري الأيسر مع تضيق الصمام التاجي بسبب ضغط الشريان تحت الترقوة الأيسر بواسطة الأذين الأيسر الموسع. يسمى الاختفاء التام للنبض على الشرايين بالوخوة الجنسية. معدل ضربات القلب يتم تقييمها بواسطة سرعة التغييرات في حجم الشريان الواضح. عند رسم مخطط ضغط الدم ، سريع أو قصير ، تتميز P. التين. 5 ب
بفضل هذا ، يتم الشعور بالأصابع كضربة أو قفزة ، وهذا ما يسمى بالقفز (الملح النابض). يلاحظ Fast P. في قصور الصمام الأبهري ، في انخفاض المقاومة للشرايين الطرفية عند المرضى الذين يعانون من التسمم الدرقي ، وفقر الدم ، والحمى ، وفي تمدد الأوعية الدموية الشريانية. يتميز البطيء P. على مخطط ضغط الدم ( التين. 5 في
) ممدود وقت anacrot ، الجزء العلوي هو بالارض ، معبر عنها بشكل ضعيف. ويلاحظ البطيء P. في تضيق فم الشريان الأورطي ، وزيادة المقاومة الطرفية لتدفق الدم. نبض ما قبل الشعيرات - متزامن مع عمل تمدد القلب للشرايين الصغيرة الناتجة عن التقلبات الكبيرة والسريعة لملئها خلال الانقباض والانبساط. لكشف الشعيرات الدموية P. اضغط برفق على نهاية الظفر أو اضغط على غشاء مخاطي مع شريحة زجاجية. في هذه الحالة ، يمكنك رؤية التبييض والإحمرار للجلد أو الغشاء المخاطي في المنطقة المدروسة. يمكن ملاحظة الشعيرات الدموية P. في الأشخاص الأصحاء الشباب بعد الإجراءات الحرارية. كعلم الأمراض ، يحدث الشعيرات الدموية مع قصور الصمام ، وأحيانًا مع التسمم الدرقي. نبض الوريد، أي يجب تمييز تذبذب حجم الأوردة ، بسبب ديناميات تدفق الدم إلى اليمين أثناء مراحل الانقباض والانبساط ، عن اهتزازات انتقال جدران الأوردة فيما يتعلق بنبض الشرايين الموجودة عن كثب. في الأشخاص الأصحاء ، يمكن العثور على الوريدية P. في الوريد الوداجي عندما يتم تسجيلها بيانيا في شكل مخطط الوريد ، والذي يمثله منحنى أكثر تعقيدا من الشرايين. في نفس الوقت الذي تتشكل فيه ذروة موجة النبض على مخطط شريان الدم ، يكون للمنحنى اتجاه سلبي على مخطط الوريد. في الحالات المرضية ، خاصة مع عدم كفاية الصمام ثلاثي الشرفات في القلب ، يصبح النبض الوريدي موجبًا - يزداد حجم الوريد في وقت واحد مع انقباض البطينين في القلب ، أي في وقت واحد مع تشكيل موجة إيجابية من النبض الشرياني. يتم تفسير P. الوريدي الإيجابي من خلال حقيقة أنه مع قصور الصمام ثلاثي الشرفات أثناء انقباض البطين الأيمن ، يظهر الدم في الأذين الأيمن والوريد الأجوف. في هذه الحالة ، يظهر نبضة ملحوظة لأوردة عنق الرحم ، يتزامن تورمها مع انقباض البطين. ويلاحظ أيضا تورم واضح في الأوردة الوداجية ، الذي يتزامن مع انقباض القلب ، نتيجة الانقباضات الأذينية ، في وقت واحد تقريبا مع انقباض البطينين ، عند إيقاع العقدي. الحكام: Ionash V. Clinical، trans. من التشيك. 481 ، براغ ، 1968 ؛ الطب الباطني ، أد. VH فاسيلينكو وأ. إل. جريبنيف 221 ، م ، 1982. جس النبض على الشريان الشعاعي الثالث والرابع الأصابع "\u003e التين. 1B). جس النبض على أصابع الشريان الكعبري الثالث والرابع. التين. 2. رسم تخطيطي للنبض الشرياني المحيطي: AB - anacrot. BV - كاتاكروتا ؛ يشار موجة dicrotic بواسطة سهم. تقلبات متشنجة في جدران الأوعية الدموية الناتجة عن النشاط القلبي واعتمادًا على خروج الدم من القلب إلى الجهاز الوعائي. تميز الشرياني ، الوريدي والشعري P. أكبر قيمة عملية هي الشرياني P. ، عادة ما تكون واضحة في منطقة الشريان الكعبري. يقع الشريان الكعبري في الثلث السفلي من الساعد مباشرة قبل المفصل مع مفصل الرسغ بشكل سطحي ويمكن ضغطه بسهولة ضد نصف القطر. الأيدي تحديد معدل ضربات القلب لا ينبغي أن تكون متوترة. اثنين أو ثلاثة أصابع ( التين.
) والضغط عليه بدرجات متفاوتة حتى التوقف التام عن تدفق الدم ؛ ثم يتم تقليل الضغط على الشريان تدريجيا ، وتقييم التردد ، والإيقاع وغيرها من خصائص النبض. في الأشخاص الأصحاء ، يتوافق تواتر P. مع معدل ضربات القلب وهو في حالة راحة 60-80 في 1 دقيقة. زيادة معدل ضربات القلب (أكثر من 80 في 1 دقيقة في وضع ضعيف و 100 في 1 دقيقة في وضع الوقوف) يسمى عدم انتظام دقات القلب ، الانكماش (أقل من 60 في 1 دقيقة) - بطء القلب. يتم تحديد تردد P. عند إيقاع القلب الصحيح عن طريق حساب عدد نبضات النبض في نصف دقيقة وضرب النتيجة في دقيقتين ؛ في حالة اضطرابات ضربات القلب ، يتم حساب عدد نبضات النبض لمدة دقيقة كاملة. في بعض أمراض القلب ، قد يكون تواتر P. أقل من معدل ضربات القلب -. في الأطفال ، P. أكثر تواتراً من البالغين ؛ أما بالنسبة للفتيات ، فهو أكثر تواتراً إلى حد ما من الأولاد. في الليل P. أقل في كثير من الأحيان خلال النهار. عادة ، يصبح P. أكثر تواترا مع المجهود البدني ، ردود الفعل العصبية العاطفية. إنه رد فعل تكيفي لجهاز الدورة الدموية لزيادة الطلب على الأكسجين في الجسم ، مما يساهم في زيادة تدفق الدم إلى الأعضاء والأنسجة. ومع ذلك ، يتم التعبير عن تعويض القلب المدرب (على سبيل المثال ، في الرياضيين) في زيادة ليس كثيرا في معدل النبض كما هو الحال في معدل ضربات القلب ، وهو الأفضل للجسم. العديد من أمراض القلب والغدد الصماء والعصبية وزيادة في درجة حرارة الجسم ، يصاحبها زيادة في P. Rare P. نادر الحدوث مع عدد من أمراض القلب والتسمم وكذلك تحت تأثير المخدرات. المعيار P هو إيقاعي ، أي أن موجات النبض تتبع بعضها البعض على فترات زمنية متساوية. اضطرابات معدل ضربات القلب تسمى عدم انتظام ضربات القلب: تتبع موجات النبض في هذه الحالة فترات زمنية غير منتظمة. سمة أخرى من سمات P. هي تعبئتها ، والتي تعتمد بشكل رئيسي على قوة قلب الحقن خلال تقلصها (الانقباض). يتم تحديد الجهد الكهربي عند درجة الجهد المطلوب لضغط الشريان ويرتبط بارتفاع ضغط الدم (ضغط الدم). الشرايين (النبض ؛ السكتة الدماغية ، الدفع ، النبض) - اهتزازات متشنجة دورية ("السكتات الدماغية") لجدار الشريان الناشئة عن إخراج الدم من القلب أثناء تقلصه ؛ في بعض الظروف المرضية لوحظت أنواع مميزة من P. نبض بالتناوب (ص. البديل) - إيقاعي P. ، تتميز بالتناوب الصحيح من ضربات ضعيفة وقوية. نبض إيقاعي (R. عدم انتظام ضربات القلب) - انظر. نبض غير منتظم. نبض عالية (ص. altus) - P. ، تتميز بسعة موجة نبضية كبيرة ؛ لاحظ ، على سبيل المثال ، مع قصور الأبهر. نبض dicrotic (ص. dicroticus) - P. ، تتميز بوجود موجتين نبض مع كل نبضة قلبية. لاحظ مع انخفاض لهجة الأوعية الطرفية. نبض متقطع (p. intermittens) - P. ، التي تتميز بمضاعفة مدة بعض الفواصل بين تقلبات جدار الأوعية الدموية ؛ لاحظ ، على سبيل المثال ، مع بعض أنواع كتلة الأذيني البطيني. نبض صغير (ص. parvus) - P. ، تتميز بسعة موجة نبضية صغيرة ؛ لاحظ ، على سبيل المثال ، مع تشنج جدران الشرايين ، بعد نزيف كبير ، مع الانهيار ، والإغماء. نبضات بطيئة (p. tardus) - P. ، التي تتميز بارتفاع بطيء وتراجع بطيء في موجة النبض ؛ لوحظ ، على سبيل المثال ، مع تضيق الفتحة الأبهري. نبض لينة (p. mollis) - P. ، حيث لا يتطلب الأمر سوى جهد صغير فقط لتثبيت الشريان النبضي تمامًا ؛ لوحظ ، على سبيل المثال ، مع انخفاض ضغط الدم الشرياني. النبض متوتر (p. contractus ، p. oppressus ؛. P. solid) - P. ، حيث يلزم بذل مزيد من الجهد لربط الشريان النبضي تمامًا ؛ لوحظ ، على سبيل المثال ، مع ارتفاع ضغط الدم الشرياني. نبض ليست متساوية (p. inaequalis) - P. ، حيث يكون لموجات النبض المتعاقبة سعة مختلفة. نبض غير منتظم (ص. غير النظامية ؛ مرادف P.) - P. مع فواصل زمنية غير متكافئة بين السكتات الدماغية الفردية. نبض الخيوط (ص. filiformis) - صغيرة P. ، مع صعوبة يحددها الجس ؛ لاحظ ، على سبيل المثال ، في حالة صدمة ، وفشل القلب الحاد.



(ضربات نبضات نبضية ، ضغط) - تقلبات دورية في حجم الأوعية الدموية المرتبطة بديناميات إمداد الدم والضغط فيها خلال دورة قلبية واحدة.
يسمح الجس والفحص بتواجد P. بشكل طبيعي في جميع الشرايين الكبيرة (P الشرياني) ، وفي بعض الحالات يتم اكتشاف نبض الأوردة الوداجية ، مثل P. الوريدي ، بصريًا للكشف عن الجرح وتمايزه مع تقلبات انتقال الشرايين. P. طرق البحث الخاصة وعادة ما تكون ضرورية.
في حالات نادرة ، مع fiziol خاص. الحالات في الأفراد الأصحاء عمليا ، وكذلك في بعض أشكال علم الأمراض ، الشرياني ، أو ما يسمى. نبض قبل الشريان (syn. نبض شعري). الجزء الرئيسي من عقيدة P. ، أصلها وإسفين ، تشير القيمة إلى النبض الشرياني.
نشأت مذهب P. في العصور القديمة. حاول الأطباء في اليونان القديمة ، والشرق العربي ، والهند ، والصين ، الذين يستكشفون الخصائص المختلفة لـ P. ، تشخيصه وتحديد تشخيص المرض وحتى مصير الشخص. أعطى أبقراط (5-4 قرون قبل الميلاد) وصفًا للأصناف الرئيسية للنبض. ك. جالين (القرن الثاني الميلادي) ، الذي كرس سبعة من كتبه لمذهب P. ، ميز 27 نوعًا من P. ، نجا العديد من اسمه حتى الآن. اقترح باراسيلسوس (15-16 قرون) استكشاف P. على كل من الذراعين والساقين ، وأوعية الرقبة ، في المعابد ، في الإبطين. وضع اكتشاف الدورة الدموية من قبل دبليو هارفي (1628) الأسس العلمية لمذهب P. ، وهو قطع أثرى بشكل كبير في منتصف القرن التاسع عشر. بعد إدخال بحث تصوير الدم في الممارسة (انظر). على الرغم من التطور المتنوع لطرق دراسة الدورة الدموية ، إلا أن دراسة P. وطرقها البيانية لتسجيلها تحتفظ بقيمة التشخيص.
نبض الشرايين
هناك الشرايين المركزية P. (الشريان الأورطي والشرايين تحت الترقوة والسباتية) والمحيطية ، المعرفة على شرايين الأطراف.
علم وظائف الأعضاء
يرتبط أصل الشرايين P. بالنشاط الدوري للقلب (انظر). يتسبب الحجم الانقباضي للدم الذي يتم إخراجه في الشريان الأورطي في تمديد جزءه الأولي وزيادة الضغط فيه ، وتقلص نسبة الانبساط. تنتشر تقلبات الضغط عبر الشريان الأورطي والشرايين الممتدة منه في شكل موجات تمتد وتمتد جدران الشرايين. في مقابل التغيرات النابضة في الضغط ، تكتسب حركة الدم عبر الشرايين أيضًا طابعًا نابضًا: تسريع تدفق الدم أثناء الانقباض وإبطائه أثناء الانبساط. تتغير سعة التذبذبات وشكل موجة النبض أثناء انتقالها من المركز إلى المحيط ، كما تتناقص السرعة الخطية لتدفق الدم تدريجيًا بسبب مقاومة تدفق الدم ، الذي يزداد كلما انخفض قطر الشرايين. سرعة انتشار موجة النبض (4-11 م / ث) ، تتجاوز بشكل كبير السرعة الخطية لتدفق الدم ، لا تتجاوز الحافة في الشرايين الكبيرة 0.5 م / ث. لا تتأثر مقاومة تدفق الدم تقريبًا بسرعة موجة النبض.
الطبيعة النابضة لتدفق الدم مهمة في تنظيم الدورة الدموية (انظر) بشكل عام. يؤثر تواتر ونبضات النبضات على لهجة الأوعية الدموية سواء من خلال العمل الميكانيكي المباشر على العضلات الملساء لجدار الأوعية الدموية ، ومن خلال الاندفاع الواثق من مناطق مستقبلات الباروري. في هذه الحالة ، يمكن للمستقبلات الاستجابة للتغيرات في حجم نبض الدم والتغيرات في ضغط النبض.
يشير حجم النبض إلى كمية الدم التي تتدفق عبر قسم معين من الشريان خلال كل فترة نبضية. تعتمد قيمته على عيار الشريان ، ودرجة فتح تجويفه ، وحجم الدم الدائر ، وحجم السكتة الدماغية ، وسرعة تدفق الدم. هناك علاقة مباشرة بين قيمة حجم النبض وضغط النبض (الفرق بين الضغط الانقباضي والضغط الانبساطي في الوعاء).
طرق البحث
في الأشخاص الأصحاء ، في ظروف الراحة الجسدية ، لا يوفر الفحص معلومات مهمة حول طبيعة P. في الأشخاص النحيفين ، قد يكون نبض الشرايين السباتية ونقل نبض الأنسجة في الحفرة الوداجية ملحوظًا. P. من الشريان السباتي والعديد من الشرايين الطرفية غالبا ما يصبح مرئيا مع مجهود بدني كبير ، مع الإثارة والحمى وفقر الدم الشديد وتسمم الدرق ، وخاصة مع قصور الصمام الأبهري. الطريقة الرئيسية لدراسة P. الشرياني هو الجس. الشريان العضدي جسدي في التلم bicipitalis med. مباشرة فوق الحفرة الزندية. الإبط - في أسفل التجويف الإبطي على رأس العضد بعد رفع الذراع المستقيم إلى وضع أفقي. يجب إجراء عملية ملامسة الشرايين السباتية بعناية ، مع مراعاة رد الفعل السباتي (انظر ردود الأفعال الخضرية) ، بالتناوب على كلا الجانبين. يشعر الشريان الفخذي في المنطقة الأربية بفخذ مستقيم مع انحراف طفيف إلى الخارج. مأبضي - في الحفرة المأبضية في وضع المريض ملقاة على بطنه مع ثني الساق في الركبة. يتم تعريف الشريان الخلفي الظنبوبي في أخدود اللقمة خلف الكاحل الداخلي ؛ الشريان الظهري للقدم - في الجزء القريب من الفضاء الفاصل الأول على الجزء الخارجي من الباسطة الطويلة في إصبع القدم الكبير. غالبًا ما تستكشف P. على الشريان الكعبري ، حيث تقع الحافة بشكل سطحي وشعرت جيدًا بين عملية الإبرة نصف قطرها وتر من العضلة الشعاعية الداخلية. بعد أن شعرت بالشريان ، اضغط على العظم الأساسي (الشكل 1). في الوقت نفسه ، تشعر الأصابع بموجة النبض كدفع أو حركة أو زيادة في حجم الشريان. يحتاج بحث P. إلى إجراء كلتا اليدين. عند الرضع والأطفال الذين يعانون من فرط الحركة ، تتشقق الشرايين الزمنية السطحية. يمكن تسجيل التذبذبات النابضة للشرايين الطرفية باستخدام تصوير الدم (انظر) ؛ تتميز الصورة الرسومية لكل موجة نبضية (الشكل 2) بارتفاعها الحاد في الجزء التصاعدي - الحافة ، الحافة ، الوصول إلى القمة ، وتمريرها إلى خط المنحدر - نزول ، مع موجة إضافية عليها ، تسمى dicrotic. يتيح لك التسجيل البياني لـ P. تحديد أشكال مختلفة من تغييراتها مثل التذبذب ، والوهن ، والنهايات ، والأحادية P. ، فضلاً عن إجراء تحليل السعة والكرونومترية لمنحنيات النبض وقياس سرعة موجة النبض (انظر Sphygmography). تتم دراسة تقلبات النبض في إمدادات الدم من الأوعية الصغيرة باستخدام تخطيط ضربات القلب (انظر) ، والتصوير الشعاعي (انظر ). لمراقبة وتيرة استخدام P. للأجهزة الخاصة - أجهزة مراقبة معدل ضربات القلب.
الخصائص السريرية والأهمية التشخيصية للتغيرات في النبض الشرياني. في دراسة جسدية للشرايين ، تعتمد خاصية الشرايين P. على تحديد تواترها وتقييم صفات P. مثل الإيقاع ، الملء ، التوتر ، الطول ، السرعة.
معدل ضربات القلب تحسب في ما لا يقل عن 0.5 دقيقة ، وعلى إيقاع خاطئ لمدة دقيقة كاملة. عند البالغين الأصحاء ، يكون تردد P. في وضع أفقي من 60 إلى 80 في دقيقة واحدة ؛ في الوضع الرأسي P. تردد أعلى. في كبار السن ، يكون معدل P / في بعض الأحيان أقل من 60. في النساء ، P. في المتوسط \u200b\u200bهو 6-8 السكتات الدماغية في كثير من الأحيان أكثر من الرجال في نفس العمر.
زيادة P. يسمى عدم انتظام ضربات القلب (ترددات النبض) ، وانخفاض - bradyphygmy (النبض rarus). يحدث باتول ، P. السريع عندما تكون هناك حمى: مع زيادة في درجة حرارة الجسم بنسبة 1 درجة ، فإن النبض يتسارع بمعدل 6-8 دقات في دقيقة واحدة. (في الأطفال لمدة 15-20 السكتات الدماغية). ومع ذلك ، فإن تردد P. لا يتوافق دائمًا مع درجة حرارة الجسم. لذلك ، مع حمى التيفوئيد أثناء الحمى ، زيادة في تواتر P. متأخرة عن الزيادة في درجة الحرارة (بطء الصرع النسبي) ، ومع التهاب الصفاق ، لوحظ وجود زيادة نسبية في P. يلاحظ Tachysphygmy باعتباره انعكاسا لعدم انتظام دقات القلب (انظر) مع عدم انتظام دقات القلب اللاإرادي ، وفشل القلب الدرقي. تم العثور على انخفاض P. في الرياضيين المدربين أو هو خصوصية دستورية. يلاحظ انخفاض Patol ، P. في اليرقان الانسدادي ، وذمة المخاطية ، في زيادة الضغط داخل الجمجمة. انخفاض مستمر وهام في P. (40 وأقل في دقيقة واحدة). يحدث مع حصار عرضي كامل للقلب (انظر). في خارج الرحم مثل bigeminia (انظر Extrasystole) ، إذا كانت الانقباضات البطينية المبكرة ضعيفة ديناميكيًا لدرجة أنها لا تسبب موجة نبضية واضحة ، يلاحظ أيضًا انخفاض ملحوظ في P.
في الأطفال معدل ضربات القلب أعلى منه في البالغين ، وذلك بسبب ارتفاع مستوى الأيض وهيمنة الأعصاب الودية. مع ازدياد التأثير على قلب العصب المبهم ، يقل تواتر P. في الأطفال تدريجياً مع تقدم العمر (جدول).
عند الأطفال من نفس العمر ، يخضع تواتر P. لتقلبات فردية كبيرة. في الفتيات ، وقالت إنها تأخذ 2-6 السكتات الدماغية في 1 دقيقة. أكثر من الأولاد من نفس العمر. تم اكتشاف هذه الاختلافات بالفعل في فترة المواليد وهي أكثر وضوحًا في فترة ما قبل البلوغ والبلوغ. ويلاحظ الحد الأقصى لتردد P. في الأطفال حديثي الولادة. في الساعات الأولى من الحياة P. نادر نسبياً (ما يصل إلى 90-100 من السكتات الدماغية في دقيقة واحدة) ، ويزداد تردد P. في اليوم 2-3 إلى 120-140 من السكتات الدماغية في دقيقة واحدة. انخفاض P. في الأطفال حديثي الولادة إلى 100 السكتات الدماغية في 1 دقيقة. وينبغي اعتبار أقل كما bradysphygia ، وزيادة إلى 180 أو أكثر من السكتات الدماغية في 1 دقيقة - كما tachysphygmy. عند الامتصاص ، الصراخ ، البكاء ، يمكن أن يزيد P. بسهولة من 180 إلى 200 سكتة دماغية في دقيقة واحدة. P. يكون قابلاً للتسمية بشكل خاص عند الرضع الخدج ، حتى عند الراحة يختلف تردده من الداخل. 120-160 الطلقات في 1 دقيقة. يتغير تواتر P. خلال اليوم. عند الأطفال ، يتم ملاحظة P. الأكثر شيوعًا في الصباح ، ويتم تقليله في الليل. يتم الكشف عن هذا الاتجاه حتى في الأطفال حديثي الولادة ، ولكن في الأطفال الأكبر سنا هو الأكثر وضوحا. وفقًا لـ M.V. Rimsh (1971) ، يتم تسجيل الحد الأقصى لتكرار P. في الأطفال دون سن 7 سنوات في 7-9 ساعات ، في الأطفال في سن المدرسة - في 10-12 ساعة ؛ الحد الأدنى هو 1-3 ساعات (في الأطفال من نفس العمر). عدد تقلصات القلب لدى الطفل النائم هو 10-20 نبضة أقل مما كانت عليه في حالة اليقظة. في زيادة في درجة الحرارة المحيطة P. تصبح متكررة. في الصيف P. أكثر من فصل الشتاء. في الأطفال ، كما هو الحال في البالغين ، يزداد تواتر P. مع النشاط البدني والعواطف وبعد تناول الطعام ، وخاصة الأطباق الساخنة والتوابل والشاي القوي والقهوة. زيادة P. يتناسب مع شدة النشاط البدني ، ولكن رد فعل P. ل النشاط البدني لديه اختلافات العمر. لذلك ، ووفقًا لبيانات V.M. Korol (1969) ، فإن الزيادة في تواتر P. في الدقيقة الأولى من العمل عند الأطفال في عمر 8 سنوات تبلغ 50 ٪ مقارنة بالفترة الأولى ، وفي الفتيان البالغون من العمر 17 عامًا ، تبلغ 72 ٪. يزيد وقت تثبيت المستوى المحقق لمعدل ضربات القلب أيضًا مع تقدم العمر ، واستعادة التكرار الأولي لـ P. بعد توقف العمل في سن أكبر يحدث بشكل أسرع من سن أصغر ، مما يشير إلى تنظيم أكثر نشاطًا لنشاط القلب في سن أكبر.
معدل ضربات القلب تقييمها من قبل انتظام موجات النبض المتعاقبة. في الأشخاص الأصحاء ، يتم ملاحظة موجات النبض ، مثل انقباضات القلب ، على فترات متساوية تقريبًا من الزمن ، أي أن النبض إيقاعي (نبضات منتظمة). في بعض الاضطرابات التي تحدث في إيقاع القلب (انظر. عدم انتظام ضربات القلب) تتبع موجات النبض فترات زمنية غير متكافئة من الزمن وتصبح P. عدم انتظام ضربات القلب (النبض غير المنتظم). في الأشخاص الأصحاء ، قد يكون هناك زيادة في P. على الإلهام وانخفاض في الزفير - عدم انتظام ضربات القلب التنفسية ، مع عقد التنفس P. يصبح إيقاعي. في bigeminia مع extrasystoles فعالة من الناحية الديناميكية P. على الشرايين كما هو تناوب الزوجي من موجات مختلفة القوة (يتم توهين الموجة الثانية) مع وقفة ممدودة بين هذه أزواج من الأمواج - Peminus bigeminus. يجب تمييز Dicrotia of P. أو dicrotic P. (pulsus dicroticus) ، والذي يُعتبر أيضًا كضربة مزدوجة ، ولكن ضعفًا واحدًا فقط يتوافق مع هذه الضربة المزدوجة ، عن P. ضربات القلب. يرتبط P. dicrotia بالتغيرات في نغمة الأوعية الدموية ويرجع ذلك إلى زيادة حادة في موجة التمزق الشرياني P. ، والتي يمكن رؤيتها بوضوح على مخطط ضغط الدم (انظر مخطط ضغط الدم). في حالات عدم انتظام ضربات القلب الهدبية (انظر) ، تتبع موجات النبض بشكل عشوائي خلال فترات زمنية مختلفة (الشكل 3). مع الحصار الصيني الأذيني ، الحصار الأذيني البطيني غير المكتمل ، مع الانقباضات المبكرة ، يلاحظ فقدان موجات النبض الفردية. إذا كان عدد انقباضات القلب في كل وحدة زمنية يتجاوز عدد نبضات النبض ، فإنهم يتحدثون عن نقص P. يحدث نقص P. مع الرجفان الأذيني و extrasystole ، ويرجع ذلك إلى انخفاض حاد في إخراج السكتة الدماغية خلال بعض الانقباضات في البطين الأيسر. نقص P. كبير في المرضى الذين يعانون من الرجفان الأذيني هي واحدة من علامات فشل القلب.
ملء النبض يحددها الإحساس بالتغيرات النبضية في حجم الشريان الواضح. تؤثر كمية الدم التي يخرجها القلب أثناء انقباض القلب (حجم السكتة الدماغية) ، والكمية الكلية من الدم في الجسم وتوزيعه على درجة ملء الشريان. في ظل الظروف العادية ، يتم تحديد P. (النبض الكامل). مع انخفاض في حجم السكتة الدماغية ، وفقدان الدم ، وانخفاض في حجم الدم في الدورة الدموية ، وانخفاض ملء P.. مع انخفاض حاد في محتوى P. يطلق عليه فارغة (النبض فراغ).
معدل ضربات القلب تحديد حجم الجهد ، يجب تطبيق قطع لضغط الشريان النبض تماما. لهذا الغرض ، يتم الضغط على الشريان الكعبري بأحد أصابع اليد الجسدية ، ويكون P. يتحسس بشكل بعيد في نفس الوقت مع الإصبع الآخر ، مما يحدد انخفاضه أو اختفائه. تميز P. tense ، أو شركة (pulsus durus) ، و P. soft (pulsus mollis).
تعتمد درجة الجهد P. على مستوى ضغط الدم.
معدل ضربات القلبأو قيمته ، يعطي فكرة عن سعة التذبذبات للجدار الشرياني أثناء مرور موجة النبض. يتناسب ارتفاع P. بشكل مباشر مع قيمة ضغط النبض ويتناسب عكسيا مع درجة التوتر المنغني لجدران الشريان. عالية ، أو كبيرة ، يلاحظ P. (النبض altus ، s. Magnus) مع قصور الصمام الأبهري ، السمية الدرقية ، المجهود البدني ، والحمى. مع انخفاض أو تباطؤ تدفق الدم إلى الشريان الأورطي ، وكذلك مع زيادة في توتر الشرايين ، ينخفض \u200b\u200bارتفاع P. لوحظ انخفاض أو صغر P. (النبض parvus ، s. Humilis) مع تضيق في فم الشريان الأورطي أو فتحة الأذيني البطيني الأيسر ، مع عدم انتظام دقات القلب ، مع فشل القلب الحاد. في صدمة من مسببات مختلفة ، تنخفض قيمة ب. بشكل حاد ، لا يتم اكتشاف موجة النبض. يسمى هذا P. filiform (النبض filiformis). يمكن خفض ارتفاع P. في ارتفاع ضغط الدم مجهول السبب ، تحت تأثير البرد بسبب زيادة في لهجة جدار الشرايين. عادة ، يكون ارتفاع جميع موجات النبض هو نفسه (النبض aequalis). مع الرجفان الأذيني ، extrasystole ، يختلف ارتفاع موجات النبض بسبب التقلبات في حجم حجم الصدمة (الشكل 3). في بعض الأحيان يتم الكشف عن تناوب موجات النبض الكبيرة والصغيرة عند الإيقاع الصحيح ؛ هذا هو ما يسمى. نبض متقطع ، أو بالتناوب (نبض النبض) (الشكل 4). ويرتبط حدوثه مع تناوب تقلصات القلب من نقاط القوة المختلفة لوحظت تلف عضلة القلب الوخيم. ما يسمى. يتميز التناقض P. (النبض المفارقة) بانخفاض في سعة موجات النبض عند الإلهام. يمكن ملاحظة التهاب التامور الناضج والالتصاقي ، أورام المنصف ، الإفرازات الجنبية الكبيرة ، الربو القصبي ، انتفاخ الرئة. المفارقة P. تنشأ بسبب انخفاض في ملء القلب أثناء الإلهام. في بعض الأحيان قد يكون سبب المفارقة P. خارج القلب: الصدر ، الذي يرتفع أثناء الإلهام ، يضغط على الشريان تحت الترقوة بين 1 ضلع وعظمة الترقوة. في مثل هذه الحالات ، يتم تحديد المفارقة P. فقط على يد واحدة أو اثنتين ، وتبقى طبيعية على الساقين.
في ظل وجود اختلاف في ارتفاع موجة النبض على اليسار واليمين على الشرايين المتناظرة ، بمعنى عدم التماثل P. يطلق عليه اسم مختلف (النبض يختلف). يمكن أن يكون سبب عدم تناسق P. شذوذ في تطور الشريان وموقعه من ناحية ، الخلقية أو المكتسبة (على سبيل المثال ، تصلب الشرايين ، مرض Takayasu) ، وتضييق الشريان تحت الترقوة في موقع رحيله من الشريان الأورطي ، وكذلك تضييق شريان التجويف من الشريان الأورطي بسبب ضغطه. مثال على ذلك هو ضعف P. على الشريان الكعبري الأيسر مع تضيق الصمام التاجي بسبب ضغط الشريان تحت الترقوة الأيسر بواسطة الأذين الأيسر الموسع. يسمى الاختفاء التام للنبض على الشرايين بالوخوة الجنسية.
معدل ضربات القلب يتم تقييمها بواسطة سرعة التغييرات في حجم الشريان الواضح. عند رسم مخطط ضغط الدم ، سريعًا أو قصيرًا ، يتميز P. (نبض النبض ، s. Brevis) ، وهو عادةً ما يكون مرتفعًا ، بارتفاع سريع وانخفاض مفاجئ في موجة النبض (الشكل 5 ، ب) ، بسبب إحساسه بالأصابع كصدمة أو قفزة ، من - والتي يطلق عليها أيضًا القفز (النبض الملحي). يلاحظ مع قصور الصمام الأبهري ، مع انخفاض مقاومة الشرايين الطرفية في المرضى الذين يعانون من التسمم الدرقي ، مع فقر الدم والحمى ، وتمدد الأوعية الدموية الشريانية. يتميز بطء P. (النبض طاردوس ، ق. لونجوس) ، والتي غالبا ما تكون صغيرة ، من خلال ارتفاع طويل الأمد وانخفاض بطيء في موجة النبض. في مخطط ضغط الدم (الشكل 5 ، ج) ، يتم إطالة الوقت اللاأخلاقي ، ويصل المنحنى إلى الذروة متأخراً ، مكونًا هضبة منخفضة نسبيًا ، ثم ينخفض \u200b\u200bببطء. يحدث البطيء P. مع تضيق في الفتحة الأبهري ، مع زيادة المقاومة المحيطية لتدفق الدم.
نبض ما قبل الشعيرات
لا يسمى الشرياني المحسّن P. بالشعرية تمامًا ، إنه تمدد الشرايين الصغيرة المتزامنة مع عمل القلب ، بسبب التقلبات الكبيرة والسريعة لملئها خلال الانقباض والانبساط. في معظم الأحيان ، يحدث الشعيرات الدموية P مع قصور الصمام الأبهري ، وأحيانًا مع التسمم الدرقي. يمكن ملاحظة الشعيرات الدموية P. في الأشخاص الأصحاء الشباب بعد الإجراءات الحرارية. للكشف عن الشعيرات الدموية P. اضغط قليلاً في نهاية الظفر أو اضغط على غشاء مخاطي للشفاه بشريحة زجاجية. في هذه الحالة ، يمكنك رؤية التبييض والإحمرار للجلد أو الغشاء المخاطي في المنطقة المدروسة.
نبض الوريد
يُطلق على النبض الوريدي تذبذب في حجم الأوردة (تورم وانحدارها) خلال دورة قلبية واحدة ، وذلك بسبب ديناميكيات تدفق الدم إلى الأذين الأيمن في مراحل مختلفة من الانقباض والانبساط. في الأشخاص الأصحاء ، يمكن العثور على الوريدية P. فقط في الأوردة المركزية القريبة من القلب (عادة في الوريد الوداجي). يفسح المجال للتحليل فقط عندما يتم تسجيله بيانياً في صورة مخطط فليبوسيجرام ، والذي يمثله منحنى أكثر تعقيدًا من مخطط رسم الشرايين. في ذلك الوقت ، عندما يتم تشكيل anacrot وقمة موجة النبض على مخطط شريان الدم الشرياني ، يكون للمنحنى اتجاه سلبي على مخطط ضربات القلب. في patol ، الظروف ، خاصة مع عدم كفاية الصمام ثلاثي الشرفات في القلب ، يصبح النبض الوريدي إيجابياً ، أي أن حجم الوريد يزداد بشكل متزامن مع انقباض القلب وفي نفس الوقت مع تكوين موجة موجبة من النبض الشرياني. يتم تفسير P. الوريدي الإيجابي من خلال حقيقة أنه مع عدم كفاية الصمام ثلاثي الشرفات أثناء انقباض البطين الأيمن ، يحدث قلس الدم في الأذين الأيمن و الوريد الأجوف الأيمن. في هذه الحالة ، يكون نبض الأوردة العنبية ملحوظًا للعين ، والذي يتزامن تورمه مع انقباض البطينين. في ظل نفس الظروف ، يؤدي قلس الدم في الوريد الأجوف السفلي إلى زيادة في حجم الكبد أثناء انقباض البطين ، مما يؤدي إلى ظهور نبضات الكبد. غالبًا ما يطلق على هذا النبض الكبدي P. وهو غير صحيح تمامًا ، لأن الكبدي P. ، المصمم باستخدام طرق بحث خاصة ، على سبيل المثال ، التصوير الشعاعي ، له خصائصه الخاصة (بسبب تدفق الدم المزدوج) وتحليل تشخيص منحنياته له تشخيص مستقل قيمة. لدراسة نبض الكبد ، يتم وضع اليد اليسرى على منطقة الكبد في الظهر ، واليمين في الأمام. في هذه الحالة ، يشعر الباحث بزيادة وتناقص الإيقاع في حجم الكبد. في بعض الأحيان لوحظ نبضات انتقال الكبد ، والتي تحدث نتيجة لصدمات الدم من البطين الأيمن متضخم ، ومع ذلك ، لا يشعر بالتغيرات في حجم الكبد.
قائمة المراجع
Jonash V. أمراض القلب السريرية ، العابرة. من التشيك. 326 ، 456 ، براغ ، 1966 ؛ Kalyuzhnaya R. A. فسيولوجيا وعلم أمراض الجهاز القلبي الوعائي لدى الأطفال والمراهقين ، ص. 39، M.، 1973؛ To and sh sh P. G. و Sutreli D. أمراض القلب والأوعية الدموية في الطفولة والطفولة ، العابرة. مع المجرية ، ص. 121 ، 573 ، بودابست ، 1962 ؛ Osadchiy L.I. و Pugovki n. A.P. دور تقلبات النبض في الضغط داخل الأوعية الدموية في تنظيم الدورة الدموية (مراجعة) ، Fiziol ، Zh. اتحاد الجمهوريات الاشتراكية السوفياتية ، ضد 66 ، رقم 5 ، ص. 617 ، 1980 ؛ Oskolkova M.K. الدورة الدموية في الأطفال أمر طبيعي ومرضي ، ص. 36 وآخرون ، م ، 1976 ؛ Paleev H. R. and K and e in and tser I. M. Atlas of hemodynamic researches in عيادة الأمراض الباطنية، M.، 1975؛ Pressman JI. P. تصوير الدم السريري ، M. ، 1974 ، ببليوغر. دليل أمراض القلب للأطفال ، أد. O. D. Sokolova-Ponomareva and M. Ya. Studenikina، p. 19 وآخرون ، م ، 1969 ؛ Stalnenko E. S. و Vasiliev K. N. ميزات النبض في الأطفال حديثي الولادة ، Vopr. ochres. حصيرة. والأطفال ، ر 19 ، رقم 1 ، ص. 17 ، 1974 ؛ م م وصافي P. المواد لعقيدة النبض و ضغط الدم في الأطفال ، خاركوف ، 1908 ؛ Low-e، G. H. Growth and children of children، Chicago-L.، 1978؛ Pieper P. A. Die Kinder-Praxis im Findelhause und in dem Hospitale für kranke Kinder zu Paris، Göttingen، 1831؛ V o-g e 1 A. Lehrbuch der Kinderkrankheiten، S. 17، Erlangen، 1860.
E. I. Sokolov، I. E. Sofieva؛ G.E.Sereda (ped.).
وعادة ما يتم اختبار النبض على الشرايين الشعاعية. في حالة عدم وجود نبض على كل من الشرايين الشعاعية (متلازمة تاكاياسو) ، والتي يمكن ملاحظتها بالتهاب الشريان الأورطي غير المحدد ، مع العلاج المتصلب للشرايين الشعاعية ، يتم تحديد النبضة على الشرايين السباتية والزمانية والفخذية وغيرها. يسمح لك النبض الذي تحدده طريقة الجس ، دون استخدام أي أدوات أو أدوات ، بالحكم بشكل غير مباشر على مؤشرات ديناميكا الدم المركزية. عند فحص النبضة ، يتم ملاحظة التسلسل:
1. مقارنة النبض على كلتا يديه في الحجم (التماثل) ؛
2. تحديد حالة جدار الأوعية الدموية (مرونة) ؛
3. تحديد الإيقاع ، تردد.
4. تحديد المحتوى ؛
5. تحديد الجهد.
6. تحديد الحجم ؛
7. تحديد الشكل ؛
8. في حالة عدم انتظام ضربات القلب - دراسة نقص النبض.
9. خيارات معدل ضربات القلب الخاصة.
تقنية دراسات نبض الشريان الكعبري. لا يمكن التحقق من ملء ونبض الجهد كمؤشرات للديناميكا الدموية المركزية ، والتي تعكس حجم السكتة الدماغية وضغط الدم الانقباضي بشكل أساسي ، في الشرايين المصلبة ، لذلك ، من الضروري البدء في الدراسة بتقييم لحالة جدار الأوعية الدموية.
إن الشريان الذي لم يتغير مع الإيقاف التام لتدفق الدم فيه عن طريق الضغط ، لا يتم لمسه تحت موضع الضغط. عند فحص النبض ، تُغطى يد المريض في مفصل الرسغ بحيث تكون 2،3،4 إصبعًا من الباحث على سطح الراحه في دائرة نصف قطرها ، والإبهام على ظهر الساعد. أجريت الدراسة على كل من الشرايين الشعاعية بالتتابع ، في حين يستخدم الباحث كلتا يديه اليسرى واليمنى (الشكل 31).
التين. 31. دراسة النبض على الشرايين الشعاعية
يمكن أن تؤثر الحالات الشاذة أحادية الجانب في بنية أو مكان الشرايين الشعاعية أو ضغطها بواسطة ورم أو ندبات أو آفة غير متماثلة عن طريق طمس التهاب بطانة الرحم على ملء النبض. في الوقت نفسه ، يتم ملاحظة نبض مختلف (نبض نابض) على الشرايين الشعاعية. سيتم ملاحظة الشيء نفسه مع تغييرات مماثلة فوق الوعاء الموجود: الشريان تحت الترقوة ، الشريان العضدي. يمكن أن يكون ضغط جذوع الشرايين الكبيرة ناتجًا عن تمدد الأوعية الدموية الأبهري ، والغدد الليمفاوية المتضخمة ، الأذين الأيسر الموسع بشكل حاد ، وأسباب أخرى. لذلك ، يجب إجراء دراسة النبض على كل من الشرايين الشعاعية في وقت واحد. بعد تقييم جدار الأوعية الدموية بالتساوي مع 2.3.4 الأصابع ، اضغط برفق على الأوعية من كلتا اليدين حتى الإحساس أعظم التقلبات. إذا كانوا متماثلين على كلا الجانبين ، فإنهم يخلصون إلى أن النبض متماثل ، ويتم تحديد الخواص الأخرى للنبض من جهة ، وهو أكثر ملاءمة لإجراء دراسة في الوقت الحالي. باستخدام نبضة مختلفة ، يتم إجراء الدراسة على الشريان الكعبري ، حيث يتم التعبير عن النبض بشكل أفضل. تذكر أنه لم يتم تحديد ملء الشريان المصلب.
تردد يتم تحديد معدل ضربات القلب عن طريق حساب عدد موجات النبض (السكتات الدماغية) في 1 دقيقة. عادة ، معدل ضربات القلب هو 60-80 نبضة في الدقيقة.
متكرر يتم ملاحظة النبض (ترددات النبض) مع عدم انتظام دقات القلب الجيبي ، إذا اتبعت موجات النبض على فترات منتظمة. يحدث عدم انتظام دقات القلب الجيبي مع كل من التغيرات العضوية في القلب ، وكذلك مع تغير في الجهاز العصبي للقلب ، والذي ينظم عملها. يتم ملاحظة النبض المتكرر مع فشل الدورة الدموية ، السمية الدرقية ، فقر الدم ، الحمى ، الإثارة ، النشاط البدني.
نادر يتم ملاحظة النبض (نبض النبض) مع بطء القلب الجيبي ، في حين تتبع نبضات النبض أيضًا على فترات منتظمة. يحدث بطء القلب الجيبي مع متلازمة ضعف العقدة الجيبية ، قصور الغدة الدرقية ، أمراض المخ ، جرعة زائدة من بعض الأدوية.
1. عادي - 60-80 نبضة في الدقيقة.
2. أقل من 60 - بطء القلب.
3. أكثر من 90 - عدم انتظام دقات القلب الجيوب الأنفية.
4. أكثر من 150 - يتم تأسيس احتمال عدم انتظام دقات القلب الانتيابي من قبل ECG.
النظمية معدل ضربات القلب. إذا اتبعت موجات النبض على فترات منتظمة ، يكون النبض إيقاعي (النبض العادي). عندما تكون الفواصل الزمنية بين موجات النبض ليست هي نفسها في المدة ، يكون النبض غير منتظم (النبض غير المنتظم). يمكن ملاحظة النبض الإيقاعي على خلفية العدد الطبيعي لانقباضات القلب ، مع انخفاض وزيادة عدد تقلصات القلب.
عدم اتساق نبضات القلب النبض يمكن أن يكون بسبب الأسباب التالية: عدم انتظام ضربات القلب التنفسي ، extrasystole ، الرجفان الأذيني. يتم التعرف على عدم انتظام ضربات القلب عن طريق زيادة معدل النبض عند الإلهام وتباطؤ الزفير. يتميز عدم انتظام ضربات القلب خارج الرحم عن طريق موجات نبض إضافية تليها وقفة تعويضية. يمكن أن يكون في طبيعة bigeminia ، trigeminia ، عندما تكون كل السكتة الدماغية الثانية أو الثالثة خارج المداواة. يتم تشخيص الرجفان الأذيني بعشوائية كاملة لموجات النبض. في حالة عدم انتظام ضربات القلب ، وخاصة الرجفان الأذيني ، من الضروري تحديد نقص النبض.
نقص معدل ضربات القلب ، وهذا عندما يتجاوز عدد دقات القلب عدد دقات القلب. يتم تحديد عدد انقباضات القلب عن طريق طريقة تسمع القلب في أي من النقاط التسمعية حيث يتم سماع أصوات القلب بشكل أفضل. يتم حساب عدد موجات النبض على الشريان الكعبري. يتم إجراء الدراسة بالتتابع على القلب ، ثم على النبض. يتم حساب عدد تقلصات القلب والنبض بالتتابع في دقيقة واحدة. نقص هو الفرق بين عدد من تقلصات القلب والنبض. على سبيل المثال: عدد انقباضات القلب هو 120 ، وعدد الانقباضات النابضة هو 84 ، ونقص النبض هو 36. يشير نقص معدل ضربات القلب إلى ضعف نشاط القلب ، عندما لا تصل جميع تقلصات القلب إلى الأطراف. عدم وجود نقص النبض في عدم انتظام ضربات القلب هو عامل إيجابي.
تعبئة يتم تحديد معدل ضربات القلب من خلال حجم التقلبات القصوى في حجم جدار الأوعية الدموية أثناء مرور موجة النبض. للقيام بذلك ، بالتساوي مع ثلاثة أصابع اضغط قليلا على الشريان حتى ضجة كبيرة من تقلبات. يعتمد التعبئة على كمية الدم التي يتم إخراجها في الشريان الأورطي (UO) - حجم السكتة الدماغية.
عادةً ما يُعتبر النبض بمثابة حشوة مرضية أو جيدة ، كامل تم تطوير نبض (نبض النبض) ، وتقدير للحد الأقصى لتقلبات جدار الأوعية الدموية في الأشخاص الأصحاء في عملية التجربة في دراسة نبض العديد من الأشخاص الأصحاء. في الممارسة العملية ، انخفاض في ملء النبض هو المهم. يسمى هذا النبض إفراغ (نبض النبض). يتم تقليل النبض ، وضعف الملء ، فارغ يلاحظ مع انخفاض في حجم السكتة الدماغية مع تضيق التاجي ، فشل القلب ، مع النزيف ، الانهيار ، الصدمة.
مع الرجفان الأذيني ، لم يتم تحديد ملء النبض.
الجهد يتم تحديد معدل ضربات القلب في المقام الأول عن طريق ضغط الدم الانقباضي (SBP). لتحديد ذلك ، يتم إجراء سحق تدريجي للشريان الكعبري بإصبع قريب (للباحث). في الوقت نفسه ، يتم تحديد وجود نبض تحت الإصبع البعيد. في مرحلة ما ، يختفي النبض الموجود أسفل هذا الإصبع. تسمح لك الطريقة بتقدير الضغط تقريبًا. يميز النبض المتوتر (مع زيادة في ضغط الدم) ، النبض الجهد المرضي (OK).
قيمة يتم تحديد النبض من خلال ملء والتوتر. تميز عظيم نبض (النبض ماغنوس) عندما ملء والتوتر جيدة ، و صغير نبض (نبضات parvus) ، عندما يكون الملء والتوتر غير كافيين ، أي أن النبض يكون طريًا وفارغًا. يسمى بالكاد نبض واضح ، صغيرة وناعمة ، الذي يختفي تحت تأثير خطورة الأصابع فقط ، تلاميذ المرحلة الابتدائية (النبض الخيطي).
شكل معدل ضربات القلب (الشكل 32). يعتمد شكل النبضة على حجم النبضة وسرعتها. معدل ضربات القلب هو وقت السفر لموجة نبضية واحدة. إذا كان من الممكن في أثناء جس النبض التقاط الحلق والذروة "المدورة" ، يكون شكل موجة النبض طبيعيًا وطبيعيًا. إذا تم التقاط الذروة "الحادة" فقط ، ولا يمكنك أن تشعر بالحرارة بسبب السرعة العالية ، عندها النبض سريع (سلر) ، prancing (saliens). إذا لم يتم القبض فقط على anacrote وذروة ، ولكن أيضا the catacrot ، ثم النبض بطيء. تعتمد سرعة موجة النبض بشكل رئيسي على حجم ضغط النبض. مع ضغط النبض المرتفع بشكل غير عادي ، يكون النبض سريعًا ومتمايلًا.
يتم ملاحظة نبض سريع مع قصور الصمام الأبهري. مع هذا العيب ، يزداد حجم جلطة الدم ، ويزيد الضغط الانقباضي ، وسرعان ما ينخفض \u200b\u200bالضغط إلى الانبساطي بسبب عودة الدم إلى البطين الأيسر. في هذه الحالة ، لا يكون النبض سريعًا فحسب ، ولكنه مرتفع أيضًا (النبض النابض وغير المباشر). إلى حد أقل ، يتم رصد نبض سريع مع السمية الدرقية ، والإثارة العصبية.
في المقابل ، لوحظ وجود نبض بطيء مع تضيق فتحة الأبهري. في هذا العيب ، يكون طرد الدم من البطين الأيسر أمرًا صعبًا ، ويزداد الضغط في الشريان الأورطي ببطء ، ويتناقص حجم موجات النبض وينخفض \u200b\u200bضغط النبض. لن يكون هذا النبض بطيئًا فحسب ، بل سيكون صغيراً أيضًا (النبض النابض والبارفوس).
التين. 32. أنواع النبض (sphygmogram)
SAMPLE تسجيلات دراسة النبض في شخص سليم.
الشرايين الشعاعية ، عندما تكون مثبتة بالكامل ، ليست واضحة. النبض على كل من الشرايين الشعاعية هو نفسه. النبض إيقاعي ، 68 نبضة في الدقيقة ، جهد مرض ، شكل وحجم طبيعي.
بحث الشرايين والفيان
الأوعية الكبيرة التالية متاحة للبحث: الصدغي ، الشريان السباتي ، تحت الترقوة ، العضدية ، شعاعي ، الشريان الأورطي البطني ، الفخذي ، الشريان السطحي ، الشرايين الظنببية الخلفية (أ. الظنبوب الخلفي) ، شرايين القدم الخلفية (أ. ظهرية القدم). يوصى بإجراء الدراسة بالترتيب المشار إليه ، كما كان ، من أعلى إلى أسفل ، من الرأس إلى الأطراف السفلية ، دون فقدان أي من الأوعية. الطرق الرئيسية في دراسة الشرايين المحيطية هي الفحص والجس والتسمع.
عند الأشخاص الأصحاء ، عندما يتم فحصهم ، لا يمكن ملاحظة سوى نبض صغير من الشرايين السباتية ، وأحيانًا نبض من الشريان الأورطي البطني. لقد تم بالفعل وصف النبض المرضي للأوعية الدموية في الرقبة في قسم "الفحص" ، وكذلك نبض الشريان الأورطي البطني ، والفرق بين نبض الشريان الأورطي ونبض القلب. في بعض الأحيان في وجود "الشريان السباتي للرقص" يوجد نبض لكل الشرايين المحيطية ، ما يسمى "الشخص النبضي". هذه الظاهرة ، مثل "الرقص السباتي" ، تُلاحظ مع قصور الصمام الأبهري. يشير نبض الشرايين الفردية ، العضدية ، الشعاعية ، إلى جانب غليظة الشرايين المرئية على العين ، إلى آفة تصلب الشرايين.
من الضروري ملامسة كل هذه الشرايين المحيطية (الشكل 33). يهدف الجس لتحديد حالة جدار الأوعية الدموية لكل من الأوعية الموجودة على اليمين واليسار ، وجود الأختام ، تمدد الأوعية الدموية. مهمة أخرى من الجس هي تحديد حجم النبض وشدته. وقد تم بالفعل الإشارة إلى منهجية دراسة جدار الأوعية الدموية ، وحجم النبض في "دراسة النبض". ذات أهمية مرضية هو الحد من النبض على كل من الأوعية المتماثلة ، وعلى واحد منهم.
التين. 33. يتم تسمع الأوعية المحيطية في
النقاط المشار إليها
يتم إجراء دراسة الأوردة الطرفية للجذع والأطراف عن طريق الفحص. ويوجه الانتباه إلى شدتها ، والتوسع ، والتعرج.
SAMPLE سجلات دراسة الشرايين والأوردة الطرفية في شخص سليم. يتم تعريف جيد النبض من الشرايين الطرفية من الشريان السباتي ، والزماني ، تحت الترقوة ، العضدية ، شعاعي ، الفخذ ، الظنبوب ، الخلفي من القدم ، هو نفسه على كلا الجانبين. الشرايين ، نبضهم غير مرئي. جدران جميع الشرايين ، بعد سحقها إلى توقف تام لتدفق الدم فيها ، ليست واضحة. الأوردة بالكاد ملحوظ.
نبض الشرايين يسمونه الاهتزازات الإيقاعية للجدار الشرياني ، بسبب إخراج الدم من القلب إلى الجهاز الشرياني وتغير الضغط فيه خلال البطين الأيسر.
تحدث موجة النبض عند فم الشريان الأورطي أثناء طرد الدم إليها من البطين الأيسر. لاستيعاب حجم السكتة الدماغية في الدم ، يزداد حجم الشريان الأورطي وقطره. أثناء انبساط البطين ، نظرًا للخصائص المرنة للجدار الأبهري وتدفق الدم منه إلى الأوعية المحيطية ، يتم استعادة حجمه وقطره إلى حجمه الأصلي. وهكذا ، أثناء التذبذب المتزعزع للجدار الأبهري ، تحدث موجة نبضية ميكانيكية (الشكل 1) ، تنتشر منها إلى كبيرة ، ثم إلى الشرايين الأصغر وتصل إلى الشرايين.
التين. 1. آلية حدوث موجة نبضية في الشريان الأورطي وانتشارها على طول جدران الأوعية الشريانية (أ-ج)
نظرًا لأن ضغط الشرايين (بما في ذلك النبض) يتناقص في الأوعية البعيدة عن القلب ، تقل سعة تقلبات النبض أيضًا. على مستوى الشرايين ، ينخفض \u200b\u200bضغط النبض إلى الصفر ولا يوجد نبض في الشعيرات الدموية ثم في الأوعية الدموية والأوعية الأكثر وريدًا. يتدفق الدم في هذه الأوعية بالتساوي.
سرعة موجة النبض
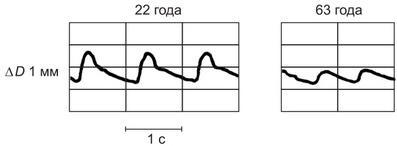
تنتشر تذبذبات النبض على طول جدار الأوعية الشريانية. سرعة موجة النبض يعتمد على المرونة (القابلية للتوسعة) ، سماكة الجدار وقطر الوعاء. ويلاحظ ارتفاع سرعات موجة النبض في الأوعية ذات الجدران السميكة وقطرها الصغير والمرونة المنخفضة. في الشريان الأورطي ، تبلغ سرعة انتشار الموجة النبضية 4-6 م / ث ، في الشرايين ذات القطر الصغير وطبقة العضلات (على سبيل المثال ، في الإشعاع) ، حوالي 12 م / ث. مع التقدم في العمر ، يتناقص استطالة الأوعية الدموية بسبب ضغط جدرانها ، والذي يترافق مع انخفاض في سعة التذبذبات النبضية للجدار الشرياني وزيادة سرعة انتشار موجة النبضة على طولها (الشكل 2).
الجدول 1. سرعة موجة النبض
تتجاوز سرعة انتشار موجة النبض بشكل ملحوظ السرعة الخطية للدم ، والتي في الشريان الأورطي هي 20-30 سم / ث في بقية. تصل موجة النبض ، التي تنشأ في الشريان الأورطي ، إلى الشرايين البعيدة للأطراف في حوالي 0.2 ثانية ، أي أسرع بكثير من تلقي هذا الجزء من الدم ، الذي تسبب في إخراج البطين الأيسر من موجة نبضية. مع ارتفاع ضغط الدم ، بسبب زيادة التوتر وتصلب جدران الشرايين ، تزداد سرعة انتشار موجة النبض عبر الأوعية الشريانية. يمكن استخدام قياس سرعة موجة النبض لتقييم حالة جدار الأوعية الشريانية.
التين. 2. التغيرات المرتبطة بالعمر في موجة النبض الناجمة عن انخفاض في مرونة جدران الشرايين
خصائص النبض
تسجيل النبض له أهمية عملية كبيرة للعيادة وعلم وظائف الأعضاء. نبض يجعل من الممكن الحكم على وتيرة وقوة وإيقاع تقلصات القلب.
الجدول 2. خصائص النبض
معدل ضربات القلب - عدد نبضات نبض لكل 1 دقيقة. في البالغين في حالة من الراحة الجسدية والعاطفية ، يكون معدل ضربات القلب الطبيعي (معدل ضربات القلب) 60-80 نبضة / دقيقة.
تستخدم المصطلحات التالية لوصف معدل ضربات القلب: نبض طبيعي أو نادر أو بطء القلب (أقل من 60 نبضة / دقيقة) ، معدل ضربات القلب أو عدم انتظام دقات القلب (أكبر من 80-90 نبضة / دقيقة). في هذه الحالة ، يجب مراعاة معايير العمر.
إيقاع - مؤشر يعكس دورية تذبذبات النبض التي تتبع بعضها البعض والدورية. يتم تحديده من خلال مقارنة مدة الفواصل بين نبضات النبض أثناء ملامسة النبض لمدة دقيقة أو أكثر. في الشخص السليم ، تتبع موجات النبض بعضها البعض على فترات منتظمة ويسمى هذا النبض الإيقاعي. الفرق في مدة الفواصل الزمنية في إيقاع طبيعي يجب ألا يتجاوز 10٪ من متوسط \u200b\u200bالقيمة. إذا كانت مدة الفواصل الزمنية بين نبضات النبض مختلفة ، فسيتم استدعاء النبض وانقباضات القلب عدم انتظام ضربات القلب.عادة ، يمكن اكتشاف "عدم انتظام ضربات القلب" ، حيث يتغير معدل النبض بشكل متزامن مع مراحل التنفس: إنه يزيد عند الاستنشاق ويقلل من الزفير. يعد عدم انتظام ضربات القلب أكثر شيوعًا بين الشباب والأفراد ذوي النغمة الشفوية للجهاز العصبي اللاإرادي.
هناك أنواع أخرى من النبض الإيقاعي (extrasystole ، الرجفان الأذيني) تشهد على القلب وفيه. يتميز Extrasystole بظهور تذبذب نبض غير عادي سابقًا. السعة لها أقل من سابقاتها. يمكن أن يتبع تذبذب النبضات خارج الرحم فترة زمنية أطول حتى نبض النبض التالي ، ما يسمى "التوقف التعويضي". تتميز نبضة النبض هذه عادةً بسعة عالية من تذبذب الجدار الشرياني بسبب تقلص عضلة القلب.
ملء (السعة) من النبض - مؤشر شخصي ، يتم تقييمه بواسطة الجس وفقًا لارتفاع جدار الشرايين وأكبر انتفاخ للشريان أثناء انقباض القلب. يعتمد ملء النبض على قيمة ضغط النبض وحجم الدم السكتة الدماغية وحجم الدم الدائر ومرونة جدران الشرايين. من المعتاد التمييز بين الخيارات: النبض طبيعي ، ومرض ، وحسن ، وضعيف التعبئة ، وكإصدار متطرف من النبض الضعيف يشبه النبض.
يتم ملئ نبضة الملء الجيد كنبضة ذات سعة عالية ، يمكن لمسها على مسافة ما من خط إسقاط الشريان إلى الجلد ولم تشعر فقط بضغط معتدل من الشريان ، بل أيضًا بلمسة بسيطة إلى منطقة نبضه. يُنظر إلى النبضة الخيطية كنبض ضعيف ، واضح على طول خط ضيق من إسقاط الشريان على الجلد ، حيث يختفي الإحساس عندما يضعف ملامسة الأصابع مع سطح الجلد.
معدل ضربات القلب - مؤشر شخصي ، يقدر بحجم قوة الضغط على الشريان ، وهو ما يكفي لاختفاء نبضه البعيدة إلى مكان الضغط. يعتمد الجهد النبضي على متوسط \u200b\u200bضغط الدورة الدموية ويعكس إلى حد ما مستوى الضغط الانقباضي. تحت الطبيعي ضغط الدم يتم تصنيف معدل نبض الدم معتدلة. كلما زاد ضغط الدم ، زاد ضغط الشريان تمامًا. في ارتفاع الضغط النبض متوتر أو صعب. مع انخفاض ضغط الدم ، يضغط الشريان بسهولة ، ويتم تصنيف النبض على أنه ناعم.
معدل ضربات القلب يحددها انحدار الزيادة في الضغط والجدار الشرياني الذي يصل إلى أقصى سعة لتذبذبات النبض. كلما زاد انحدار الارتفاع ، كلما كانت الفترة الزمنية الأقصر لتذبذب النبض تصل إلى أقصى قيمة لها. يمكن تحديد معدل النبض (ذاتيًا) بواسطة الجس وبشكل موضوعي وفقًا لتحليل انحدار نمو الحلق على مخطط ضربات القلب.
يعتمد معدل النبض على معدل زيادة الضغط في الجهاز الشرياني أثناء الانقباض. إذا تم إخراج مزيد من الدم خلال الانقباض إلى الشريان الأورطي وازداد الضغط فيه بسرعة ، فإن السعة القصوى لشد الشريان سوف تتحقق بسرعة أكبر - ستزداد شدة الحلق. كلما زاد انحدار anacrot (الزاوية a بين الخط الأفقي و anacrot أقرب إلى 90 درجة) ، كان معدل النبض أعلى. يسمى هذا النبض بسرعة.مع الزيادة البطيئة في الضغط في الجهاز الشرياني أثناء الانقباض وانحدار النمو الحاد في anacrot (زاوية صغيرة أ) ، يسمى النبض إبطاء. في ظل الظروف العادية ، يكون معدل ضربات القلب متوسطًا بين معدل ضربات القلب السريع والبطيء.
النبض السريع يشير إلى زيادة في حجم ومعدل طرد الدم إلى الشريان الأورطي. في ظل الظروف العادية ، يمكن للنبض الحصول على هذه الخصائص مع زيادة في نبرة الجهاز العصبي الودي. يمكن للنبض السريع المتوفر باستمرار أن يكون علامة على علم الأمراض ، وعلى وجه الخصوص ، يشير إلى قصور الصمام الأبهري. مع تضيق فم الشريان الأورطي أو انخفاض في انقباض البطينين ، قد تظهر علامات النبض البطيء.
وتسمى التقلبات في حجم الدم والضغط في الأوردة نبض وريدي. يتم تحديد النبض الوريدي في الأوردة الكبيرة من تجويف الصدر ويمكن في بعض الحالات (مع الوضع الأفقي للجسم) اكتشافها في الأوردة العنقية (خاصة في الوداجي). ويسمى منحنى نبض الوريدية المسجلة مخطط وريدي. النبض الوريدي يرجع إلى تأثير انقباضات الأذينين والبطينين على تدفق الدم في الوريد الأجوف.
دراسة النبض
تسمح لك دراسة النبض بتقييم عدد من الخصائص المهمة لحالة نظام القلب والأوعية الدموية. إن وجود النبض الشرياني في موضوع الاختبار هو دليل على تقلص عضلة القلب ، وتعكس خصائص النبض التردد ، والإيقاع ، والقوة ، ومدة الانقباض وانبساط القلب ، وحالة الصمامات الأبهري ، ومرونة جدار الوعاء الدموي الشرياني ، وضغط الدم. يمكن تسجيل تقلبات النبض في جدران الأوعية الدموية بيانياً (على سبيل المثال ، بواسطة تصوير الدم) أو ملامسة لجميع الشرايين تقريباً الموجودة بالقرب من سطح الجسم.
مخطاط النبض - طريقة التسجيل الرسومي للنبض الشرياني. منحنى الناتج يسمى مخطط ضربات القلب.
لتسجيل مخطط ضربات القلب ، يتم تثبيت أجهزة استشعار خاصة على منطقة نبض الشريان ، والتي تلتقط الاهتزازات الميكانيكية للأنسجة الأساسية الناتجة عن التغيرات في ضغط الدم في الشرايين. خلال دورة قلبية واحدة ، يتم تسجيل موجة النبض ، والتي يتم فيها التمييز بين القسم الصاعد ، الحلق ، والقسم الهابط ، catacrot.
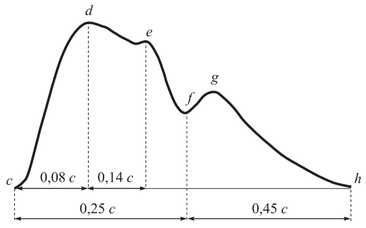
التين. تسجيل الجرافيك للنبض الشرياني (مخطط ضربات القلب): CD-anacrot؛ هضبة الانقباضي. دي - كاتاكروتا ؛ و - القوباء ؛ ز - موجة dicrotic
يعكس Anacrot امتداد جدار الشريان مع زيادة ضغط الدم الانقباضي فيه خلال الفترة من بداية طرد الدم من البطين إلى أقصى ضغط. يعكس Katakrota استعادة الحجم الأولي للشريان خلال الفترة من بداية انخفاض الضغط الانقباضي فيه حتى يصل إلى الحد الأدنى من الضغط الانبساطي.
يوجد على القواطع شقاق (شق) وصعود ثنائي النواة. يحدث القُزَّر نتيجة لانخفاض سريع في الضغط في الشرايين في بداية الانبساط البطيني (الفاصل الأولي الباطني). في هذا الوقت ، مع بقاء الصمامات الأبهري القمري مفتوحة ، يرتاح البطين الأيسر ، مما يؤدي إلى انخفاض سريع في ضغط الدم فيه ، وتحت تأثير الألياف المرنة للشريان الأورطي يبدأ في استعادة حجمه. ينتقل جزء من الدم من الشريان الأورطي إلى البطين. في الوقت نفسه ، يدفع نتوءات الصمامات القمرية من الجدار الأورطي ويؤدي إلى إغلاقها. وانعكاسًا من صمامات الإغلاق ، ستخلق موجة الدم للحظة في الشريان الأورطي والأوعية الشريانية الأخرى زيادة جديدة على المدى القصير في الضغط ، والتي يتم تسجيلها في رتل مخطط ضغط الدم عن طريق ارتفاع ثنائي النتروجين.
يحمل نبض الجدار الوعائي معلومات حول حالة وعمل نظام القلب والأوعية الدموية. لذلك ، يتيح لك تحليل مخطط ضغط الدم تقييم عدد من المؤشرات التي تعكس حالة نظام القلب والأوعية الدموية. على ذلك يمكنك حساب المدة ومعدل ضربات القلب ومعدل ضربات القلب. بحلول وقت بداية ظهور الشقاق وظهور الإصابة ، يمكنك تقدير مدة فترة طرد الدم. يحكم انحدار anacrocuses معدل طرد الدم من البطين الأيسر ، وحالة الصمامات الأبهري والأبهر نفسه. عن طريق الانحناء الحاد ، يقدر معدل النبض. تتيح لك لحظة تسجيل الدخول تحديد بداية الانبساط البطيني وحدوث ارتفاعات ثنائية الغلق - إغلاق الصمامات القمرية وبداية المرحلة متساوية القياس من الاسترخاء البطيني.
مع التسجيل المتزامن لمخطط ضربات القلب وتخطيط القلب في تسجيلاتهما ، تتزامن بداية الحلق في الوقت المناسب مع ظهور صوت القلب I ، والارتفاع ثنائي الموجات - مع حدوث ضربات القلب الثانية. معدل نمو anacrot على مخطط ضربات القلب ، والذي يعكس زيادة في الضغط الانقباضي ، هو في ظل ظروف طبيعية أعلى من معدل انخفاض في catacrot ، مما يعكس ديناميات انخفاض في ضغط الدم الانبساطي.
تنخفض سعة مخطط الرسم ، والضعف والارتفاع الداكن حيث يتم إزالة مكان تسجيل سم مكعب من الشريان الأورطي إلى الشرايين الطرفية. يحدث هذا بسبب انخفاض في ضغط الدم وضغط النبض. في أماكن السفن التي يلتقي فيها انتشار موجة النبض بمقاومة متزايدة ، تنشأ موجات النبضة المنعكسة. تضيف الموجات الأولية والثانوية التي تتحرك باتجاه بعضها البعض (مثل الأمواج على سطح الماء) ويمكن أن تزيد أو تضعف بعضها البعض.
يمكن إجراء فحص النبض عن طريق الجس على العديد من الشرايين ، ولكن غالباً ما يتم فحص نبض الشريان الشعاعي في عملية الإبرة (الرسغ). للقيام بذلك ، يلف الطبيب يدًا حول معصم الشخص في مفصل الرسغ بحيث يقع الإبهام على الجانب الخلفي والباقي على سطحه الجانبي الأمامي. بعد أن شعرت بالشريان الكعبري ، اضغط عليه بثلاثة أصابع حتى تصل إلى العظمة الكامنة حتى يصدم الإحساس بالنبض تحت الأصابع.
